Vroeg of laat ontwikkelt 1 op de 3 diabetespatiënten nierschade. De patiënt merkt daar in de beginstadia niets van, maar onbehandeld kan nierschade leiden tot nierfalen. Maak de toets bij dit artikel en verdien 2 accreditatiepunten.
In deze Challenge over diabetische nefropathie leer je:
1 Hoe diabetische nefropathie ontstaat
2 Hoe de diagnose diabetische nefropathie gesteld wordt
3 Hoe de behandeling van diabetische nefropathie eruit ziet
4 Welke leefstijkveranderingen nodig zijn bij diabetische nefropathie
De toets bij dit artikel is niet meer beschikbaar. Eerder behaalde accreditatiepunten blijven gewoon geldig. NIEUW: de toetsen zijn nu ook beschikbaar via de Nursing Challenge app. Scan onderstaande QR-code

Of download de app op je smartphone via deze link
illustratie: Freshidea/stock.adobe.com
toets: Anna-Marie Mollink
Bij mevrouw Wilmink (49) wordt in 2014 de diagnose diabetes mellitus type 2 gesteld. Bij haar jaarlijkse controle in het gezondheidscentrum vertelt ze de verpleegkundig specialist dat het goed gaat. Ze heeft weinig tot geen klachten.
Tijdens de coronacris is ze wel 4 kilo aangekomen, toen de sportclub sloot en de wandelclub tijdelijk stopte. De verpleegkundig specialist constateert een BMI van 31.1 kg/m2 en hypertensie (145/85 mmHg). In aanvullend labonderzoek ziet ze daarnaast tekenen van nierschade.
Een derde van de patiënten met diabetes mellitus (DM) type 2 krijgt te maken met chronische nierschade, zo bleek uit een analyse van Nederlandse huisartsenregistraties van Nivel.¹ Diabetes type 1 is in die analyse niet meegenomen. ‘Maar ook bij deze patiëntengroep ontstaat in ongeveer 30% van de gevallen nierschade na verloop van tijd. Daarmee is diabetes de meest voorkomende oorzaak van nierfalen’, stelt Winnie van El, verpleegkundig specialist diabeteszorg in het UMC Groningen.
Haar expertise is diabeteszorg bij nierfalen en na orgaantransplantatie. ‘Gemiddeld zie je 10 jaar na de diagnose DM type 1 al de eerste microschade aan de nieren optreden (vooral in de vorm van eiwitdeeltjes in de urine: albuminurie), maar dit hoeft nog niet direct effect te hebben op de nierfunctie. Bij type 2 zijn de metabole problemen vaak ongemerkt al jarenlang aanwezig voordat de diagnose DM wordt gesteld. Soms zie je dus op het moment van diagnose al eiwitverlies als teken van nierschade.’
Klachten
Zelfs als nierfunctieverlies optreedt, merkt de patiënt daar lange tijd niets van. Pas bij een ernstig afgenomen nierfunctie kan een patiënt klachten krijgen als lichte vermoeidheid of jeuk (door ophoping van afvalstoffen, zoals fosfaat, in het bloed). Ook kan metabole acidose ontstaan, soms zonder dat een patiënt het merkt.
Als sprake is van nierfalen treden ernstige symptomen op, zoals toenemende vermoeidheid (door anemie), slaapstoornissen, verminderde eetlust en misselijkheid. Ook kan hyperkaliëmie optreden. Omdat de symptomen pas zo laat optreden, vormen regelmatige controle en preventieve maatregelen de basis van de behandeling.
Screening en diagnose
Patiënten met diabetes type 1 worden jaarlijks in het ziekenhuis gescreend op nierproblemen via bloed- en urineonderzoek. De meeste patiënten met diabetes type 2 staan onder controle bij de huisarts. Voor hen vindt de jaarlijkse screening en signalering in de eerste lijn plaats.
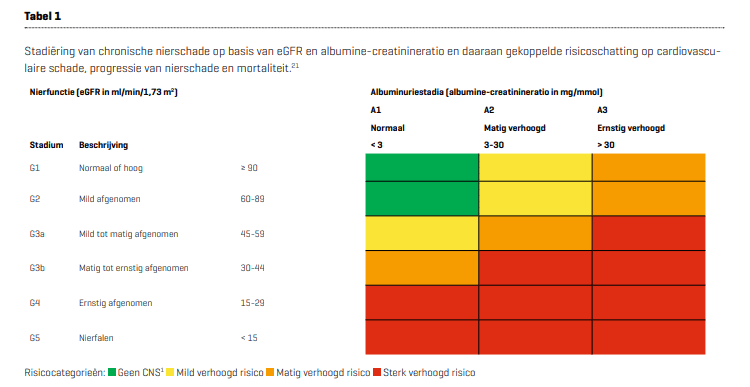
De arts of verpleegkundig specialist bepaalt de nierfunctie (estimated glomerulaire filtratiesnelheid, eGFR) aan de hand van het serumcreatininegehalte, leeftijd en geslacht. Een eGFR van 90 ml/min/1,73m² geldt als normaal. Komt de eGFR tussen de 60 en 89 ml/min/1,73m², dan is sprake van een mild afgenomen nierfunctie. Hoe lager de eGFR, hoe ernstiger de nierfunctiestoornis (zie tabel 1).
De oorzaak van nefropathie bij diabetes type 1 is microvasculaire schade door langdurige hyperglykemieën
Uit urineonderzoek moet daarnaast blijken of sprake is van albuminurie. Normaliter is de albumine-creatinineratio (ACR) < 3 mg/mmol. Bij een ACR van 3 – 30 mg/mmol is sprake van micro-albuminurie, bij > 30 mg/mmol van macro-albuminurie.
Na 3 maanden herhaalt de arts of verpleegkundig specialist deze metingen en stelt bij verlaagde eGFR en/of verhoogde ACR de diagnose chronische nierschade. De eGFR en ACR bepalen samen het risico op cardiovasculaire schade, progressie van de nierschade en mortaliteit (zie tabel 1).²
Aanvullend onderzoek moet uitwijzen of diabetes de nierschade veroorzaakt, of dat er een andere oorzaak is zoals een ontsteking, niersteen of erfelijke aandoening zoals cystenieren. Het aanvullende onderzoek start met een controle door de oogarts van het netvlies op diabetische retinopathie: een andere uiting van microvasculaire schade door diabetes. Is hier geen sprake van, dan kan de nefroloog andere mogelijke oorzaken onderzoeken, vaak door middel van een nierbiopt.
 Meer punten verdienen?
Meer punten verdienen?
Maak ook de andere Nursing Challenge toetsen, je vindt ze via de Challenge-pagina.
Behandeling
Mevrouw Wilmink heeft een eGFR van 66 ml/min/1,73m2 en persisterende micro-albuminurie (ACR 31 mg/mmol). De verpleegkundig specialist stelt vast dat er sprake is van stadium 2 van chronische nierschade.
Hypertensie vergroot het risico op verdere nierschade, dus mevrouw Wilmink krijgt een hogere dosering lisinopril voorgeschreven (van 1dd 5 mg naar 10 mg). Haar cholesterolmedicatie (simvastatine, 1dd 40 mg) zet ze voort zoals voorheen. Samen met een diëtist gaat ze werken aan een gezond gewicht en het beperken van de zoutinname. Daarnaast neemt ze zich voor meer te gaan bewegen.
In elke fase van nierschade staan preventie en bevorderen van een gezonde leefstijl centraal, benadrukt Van El. Aanvullend is vaak medicamenteuze behandeling nodig om verdere schade te beperken.
Leefstijlaanpassingen
De behandeling begint met de gebruikelijke leefstijladviezen: meer bewegen, stoppen met roken, gezond eten en zoutinname beperken tot maximaal 6 gram per dag.
‘Een diëtist kan begeleiden bij een zoutbeperkt dieet, maar als verpleegkundige kun je bijvoorbeeld de zoutmeter op de website van De Nierstichting er eens bij pakken’ adviseert Van El. ‘Vraag de patiënt naar iets wat hij vaak eet, zoek dat op en je ziet direct het voordeel als hij dat laat staan.’
Bij een eGFR lager dan 30 ml/min/1,73m² adviseren de richtlijnen een eiwitarm dieet. Er is geen bewijs dat dit bij een hoger eGFR al nut heeft.² Pas als de nierfunctie ernstig verlaagd is, kan het lichaam afvalstoffen uit eiwitten niet goed meer verwerken. Daardoor ontstaat een verhoogde concentratie van afvalstoffen in het bloed, wat complicaties als misselijkheid, braken en verminderde eetlust kan veroorzaken, legt Van El uit. ‘Door eiwitbeperking hopen minder afvalstoffen zich op in het lichaam, wat de klachten in deze fase kan verminderen.’
Een van de eerste tekenen van nierschade is de aanwezigheid van albumine inde urine
Hetzelfde geldt voor kalium en fosfaten, waarvan ophoping in het bloed kan leiden tot respectievelijk hyperkaliëmie en hyperfosfatemie. De arts of verpleegkundig specialist kan kaliumbinders (bijvoorbeeld natrium-polystyreensulfonaat, calciumpolystyreensulfonaat, patiromeer) of fosfaatbinders (bijvoorbeeld lanthaancarbonaat, sevelameer) voorschrijven om het gehalte in het bloed te verlagen.
Daarnaast moet de patiënt een kalium- en fosfaatbeperkt dieet volgen. Vanwege de complexiteit van zo’n dieet krijgt de patiënt daar altijd hulp van een diëtist bij. Dit is ook van belang wanneer de patiënt normaliter juist meer eiwit zou moeten consumeren, bijvoorbeeld bij herstel van een grote wond of na een periode van bedrust.
Medicamenteuze behandeling
Goede glucoseregulatie, gekenmerkt door een hemoglobine A1c (HbA1c) ≤ 53 mmol/mol, kan microvasculaire complicaties helpen voorkomen of vertragen.³ De behandeling van diabetes type 1 bestaat altijd uit toediening van insuline.
Metformine
Voor patiënten met diabetes type 2 is, volgens de NHG-standaard, metformine vaak de eerste keuze. Dit middel zorgt ervoor dat de lever minder glucose aanmaakt, en verlaagt daardoor de bloedglucose. Ook verhoogt metformine de insulinegevoeligheid van de spieren.
Over metformine bestaat onder patiënten vaak het misverstand dat het hun nieren heeft beschadigd, vertelt Van El. Dat komt doordat bij de huisarts en apotheek automatisch een alarm afgaat als de eGFR te ver daalt (voorheen was 30 de ondergrens, tegenwoordig 15), als waarschuwing om te stoppen met metformine. ‘Bij een te lage nierfunctie kunnen de nieren metformine namelijk niet goed meer afbreken en uitscheiden’, legt Van El uit. ‘Dan treedt er stapeling op en kan lactaatacidose ontstaan: een zeldzame, maar zeer ernstige complicatie.’6
Gliclazide, DPP4-remmers
Helpt metformine onvoldoende, dan is de tweede stap gliclazide, wat de alvleesklier stimuleert om meer insuline aan te maken. Een andere klasse orale antidiabetica die de arts kan voorschrijven zijn gliptines (DPP4-remmers) als linagliptine of sitagliptine.
SGLT2-remmers
Sinds een jaar of tien is er meer keuze in diabetesmedicatie. SGLT2-remmers (bijvoorbeeld canagliflozine of dapagliflozine) zijn een veelbelovend voorbeeld. SGLT2-remmers remmen de glucosereabsorptie in de nieren, waardoor glucose met de urine wordt uitgescheiden.
Van El: ‘Uit studies blijkt dat SGLT2-remmers niet alleen de bloedsuikerwaarde verlagen, maar ook het risico op cardiovasculaire problemen en nierschade verminderen. Gliclazide draagt daar bijvoorbeeld niet rechtstreeks aan bij.’ In de tweede lijn zijn SGLT2-remmers al opgenomen in de richtlijn Diabetische Nefropathie,⁴ in de huisartsenrichtlijn nog niet.2
GLP1-agonisten
Mevrouw Wilmink heeft op het moment van de diagnose een HbA1c van 65 mmol/mol. Ze gebruikt metformine en gliclazide al in maximale dosering. De NHG-standaard2 adviseert in dat geval langwerkende insuline als aanvulling, om de nuchtere bloedglucose te verlagen. Insulinegebruik kan echter tot gewichtstoename leiden. Daarnaast is bij mevrouw Wilmink de nuchtere bloedglucose niet verhoogd.
De verpleegkundig specialist richt zich daarom op het verlagen van de postprandiale glucosewaarden (na de maaltijd). Een SGLT2-remmer zou een positief effect kunnen hebben, maar wordt in dit geval nog niet vergoed. In verband met het ernstige overgewicht (BMI > 30kg/m2) en het doel te streven naar gewichtsreductie kiest de verpleegkundig specialist een ander alternatief: semaglutide, een GLP1-agonist. Deze medicatie kan niet alleen de HbA1c verlagen, maar ook de eetlust verminderen en zo tot gewichtsreductie van gemiddeld 0,5 tot 5,5 kilo leiden.
Bloeddruk en cholesterolgehalte
De bij diabetes veel voorkomende cardiovasculaire problemen dragen via macrovasculaire beschadiging bij aan een verhoogd risico op nierproblemen. Naast regulatie van de bloedglucose zijn ook hypertensie en cholesterol belangrijke aandachtspunten in de behandeling van diabetische nefropathie.
Voor verlaging van het LDL-cholesterol kan de arts of verpleegkundig specialist cholesterolsyntheseremmers voorschrijven (bijvoorbeeld atorvastatine, rosuvastatine of simvastatine). Om hypertensie te behandelen, krijgt de patiënt doorgaans als eerste keuze RAAS-remmers, zoals enalapril, captopril of losartan. Deze verlagen niet alleen de bloeddruk, maar hebben ook een remmende werking op de progressie van de nierschade en het eiwitverlies.
Wijs nierpatiënten erop dat ze bij koorts of pijn paracetamol gebruiken in plaats van NSAID’s
RAAS-remmers verhogen bij nierpatiënten wel het risico op hyperkaliëmie. Bij een patiënt met eGFR lager dan 60 ml/min/1,73m2 doet de arts of verpleegkundig specialist 1 à 2 weken na de start met de RAAS-remmer bloedonderzoek. Is het serumkalium hoger dan 5,5 tot 6 mmol/l en de eGFR meer dan 20% gedaald, dan volgt aanpassing van de dosering of stopzetting van de behandeling.
Aandachtspunten bij diabetische nefropathie
Een belangrijk aandachtspunt bij mensen onder behandeling voor nefropathie is dat NSAID’s gecontra-indiceerd zijn. NSAID’s remmen prostagladinen in de nier, wat de renale doorbloeding vermindert en natriumretentie veroorzaakt. Bij een verminderde nierfunctie kan dit resulteren in acuut nierfalen. Wijs nierpatiënten er dus nadrukkelijk op dat ze bij koorts of pijn paracetamol gebruiken in plaats van NSAID’s.
Houd ook de vochtbalans goed in de gaten. Als een patiënt met chronische nierschade uitdroogt, bijvoorbeeld door vochtverlies bij een infectie met koorts of diarree, kan de nierfunctie acuut afnemen.
Zoals hierboven beschreven kan er stapeling optreden bij metforminegebruik bij een te lage nierfunctie en vooral bij acute verlaging daarvan. Laat de patiënt daarom ook altijd tijdelijk stoppen met metformine als hij ziek is of diarree heeft. Is de eetlust en vochtinname weer hersteld, dan kan de patiënt weer met metformine starten.
Houd tot slot in de gaten of een patiënt duizelig wordt als bijwerking van de antihypertensiva, dan kan de arts een lagere dosis voorschrijven of een andere combinatie van middelen.
Dialyse of niertransplantatie
Bij nierfalen – het laatste stadium van nierschade – wordt een patiënt breed behandeld om de nierfunctie zo lang mogelijk stabiel te houden. Daarbij is een team betrokken met onder meer een nefroloog, diëtist, maatschappelijk werker, verpleegkundigen, oudereninternist en diabetesspecialist. Dat team bereidt de patiënt voor op de keuze voor nierfunctievervangende therapie (hemodialyse of buikspoeling/peritoneale dialyse) of een transplantatie.
Als een patiënt met chronische nierschade uitdroogt, bijvoorbeeld door vochtverlies bij koorts of diarree, kan de nierfunctie accuut afnemen
Mensen met diabetes type 1 kunnen ook nog kiezen voor gecombineerde nier- en alvleeskliertransplantatie. Van El: ‘De uiteindelijke vorm van nierfunctievervangende therapie is een individuele keuze, op basis van het type patiënt, zijn medische voorgeschiedenis en hoe hij in het leven staat. Heeft hij bijvoorbeeld genoeg sociale ondersteuning en zelfzorgvaardigheden om zelf een actieve vorm van dialyse te doen of is het veiliger daarvoor naar een centrum te komen?’
Lees ook de andere Nursing Challenge artikelen over nieren en uitscheiding:
Impact op het dagelijks leven
Het is 6 maanden later en het gaat goed met mevrouw Wilmink. Haar HbA1c is nu 52 mmol/mol, haar bloeddruk is 132/80 mmHg, haar eGFR is stabiel op 66 ml/min/1.73m2 en ze is 8 kilo afgevallen. Ze probeert te blijven letten op wat ze eet en wandelt 1 keer per week een uur met een vriendin.
‘Patiënten kunnen het moeilijk vinden leefstijlveranderingen vol te houden’, zegt Van El. Ze merken immers niets van de nierschade en voelen zich ook niet per se ziek door verhoogde glucosewaarden. Motiverende gespreksvoering is dan heel belangrijk.
‘Neem de patiënt mee in zijn eigen belang en maak het persoonlijk: wat heeft deze patiënt nodig en hoe kan hij dat volhouden?’ Ook bestaan er leefstijlprogramma’s waarin patiënten intensieve training krijgen om leefstijlverandering vol te houden.
Met dank aan:
– Winnie van El, verpleegkundig specialist diabeteszorg in het UMC Groningen
– Dr. Jan Donck, internist-nefroloog in het AZ Sint-Lucas in Gent
Noten
- Meijer W, Heins M, Hek K, Nielen M. Diabetische nefropathie in de huisartsenpraktijk. Nivel, september 2020.
- De Grauw W, De Leest K, Schenk P, Scherpbier-De Haan N, Tjin-A-Ton J, Tuut M, Van Balen J. NHG-standaard chronische nierschade, 2018. NHG=Nederlands Huisartsen Genootschap
- Federatie medisch specialisten, Chronische nierschade (CNS). Diabetes mellitus bij chronische nierschade, 2018.
- Federatie medisch specialisten, Richtlijn diabetische nefropathie, 2020.
- Pottelbergh G, Bartholomeeusen S, Buntinx F, Degryse J. The prevalence of chronic kidney disease in a Flemish primary care morbidity register, Age and Aging, 2012.
- Ook gliclazide kan stapelen bij een ernstige verminderde nierfunctie, wat langdurige hypoglykemie kan veroorzaken. In België krijgt de patiënt daarom vaak gliquidon voorgeschreven, wat in de lever wordt afgebroken.
Oorzaak van diabetische nefropathie
[caption id="attachment_161398" align="aligncenter" width="696"]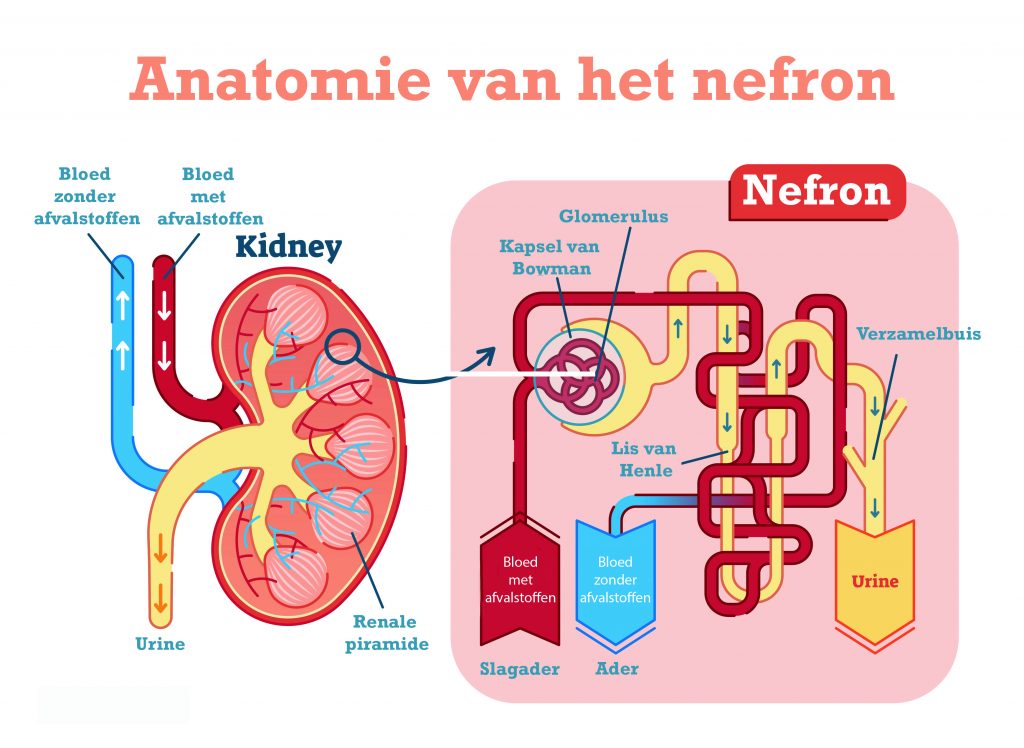 foto: iStock[/caption]
foto: iStock[/caption]
De oorzaak van nefropathie bij diabetes type 1 is microvasculaire schade door langdurige hyperglykemieën. ‘De filters in de nieren (nefronen), bestaan elk uit een kluwen van microvaatjes (glomerulus) die beschadigd raken door hyperglykemie’, vertelt verpleegkundig specialist diabeteszorg Winnie van El.
‘Langdurige hyperglykemie leidt tot structurele afwijkingen in de kleinste bloedvaten, de arteriolen en capillairen, in de vorm van verdikking van het celmembraam. De vaatwand raakt beschadigd en wordt poreuzer, waardoor meer eiwit wordt doorgelaten. Ook kunnen sommige eiwitten samenklonteren en littekens veroorzaken: glomerulosclerose.’
‘Door de littekenvorming kunnen de nefronen hun werk minder goed verrichten en gaat de nierfunctie achteruit.’ Eén van de eerste tekenen van die schade is dat de nefronen albumine lekken.
Bij diabetes type 2 vindt ditzelfde plaats, maar is er vaak een gecombineerd ziektebeeld met insulineresistentie, hyperglykemie, hypertensie, verhoogd cholesterol. De macrovasculaire schade die daardoor ontstaat, heeft ook invloed op de nierfunctie. Vanwege de gecombineerde oorzaak wordt bij deze patiënten vaak gesproken over chronische nierschade in plaats van diabetische nefropathie.
Prevalentie chronische nierschade
Diabetes is een van de meest voorkomende oorzaken van chronische nierschade. Naar schatting heeft ongeveer 9% van de algemene bevolking in Nederland chronische nierschade met mild verhoogd risico op nierfalen en cardiovasculaire ziekten, 2% met een matig verhoogd risico en minder dan 1% met een ernstig verhoogd risico.²
Ook in een Belgische studie onder patiënten met nierschade bleek het aantal mensen dat in fase 4 (ernstig afgenomen nierfunctie) of 5 (nierfalen) terechtkwam klein. De kans neemt toe met de leeftijd, maar zelfs boven de 80 jaar was dat nog maar 5 tot 7%.⁵
Toets je kennis
Zoek je verdieping in je vak, doe dan mee aan de Nursing Challenge: online kennistoetsen over 2 vakinhoudelijke artikelen
-
Iedere maand verschijnen in Nursing magazine en op Nursing.nl 2 artikelen waaraan een kennistoets is verbonden.
-
Het artikel over een verpleegkundig onderwerp is goed voor 2 accreditatiepunten, het medicijnartikel voor 1 punt. Per jaar kun je dus 33 accreditatiepunten halen (Nursing verschijnt 11 keer per jaar)
-
Alle toetsen staan online op www.nursing.nl/challenge
Win leuke prijzen!
-
Per maand wordt onder alle deelnemers een goodiebag verloot. De winnaars worden elke maand online bekendgemaakt.
-
Aan het eind van het jaar winnen de 3 beste deelnemers mooie prijzen
Voorbeeldvraag diabetische nefropathie
Bij ernstig afgenomen nierfunctie kan een patiënt jeuk krijgen. Wat is de oorzaak hiervan?
A Eiwitverlies
B Uitdroging van de huid
C Hyperkaliëmie
D Ophoping afvalstoffen
De toets bij dit artikel is niet meer beschikbaar. Eerder behaalde accreditatiepunten blijven gewoon geldig.
NIEUW: de toetsen zijn nu ook beschikbaar via de Nursing Challenge app. Scan onderstaande QR-code