Leukemie is een relatief zeldzame, levensbedreigende aandoening die zich in zeer korte tijd kan ontwikkelen. Wat is het beloop en wat zijn de verpleegkundige aandachtspunten? De toets levert 2 accreditatiepunten op.
De toets bij dit artikel is niet meer beschikbaar. Eerder behaalde accreditatiepunten blijven gewoon geldig.
In deze Challenge over leukemie leer je:
1 Welke soorten leukemie er bestaan
2 Wat de symptomen van leukemie zijn
3 Hoe acute myeloïde leukemie behandeld wordt
4 Wat verpleegkundige aandachtspunten bij leukemie zijn
tekst artikel: Mariska van Sprundel
illustratie: Shutterstock
toets: Anna-Marie Mollink
Meneer Sanders (59) bezoekt zijn huisarts omdat hij sinds 2 weken last heeft van een flinke verkoudheid, die maar niet overgaat. Hij voelt zich moe en is kortademig, werd duizelig toen hij de trap opliep naar de wachtruimte.
De huisarts laat bloed prikken voor een volledig bloedbeeld. Er is sprake van een anemie, trombopenie (trombocyten: 46 x 109/l, normaal: 150-350 x 109/l) en leukocytose (leukocyten 23 x 109/l, normaal: 4,5-11 x 109/l). De leukocytendifferentiatie vertoont afwijkingen, met >35% blasten. Het Hb is 5,5 mmol/l. De huisarts verwijst meneer Sanders met spoed door naar het ziekenhuis voor een beenmergpunctie.
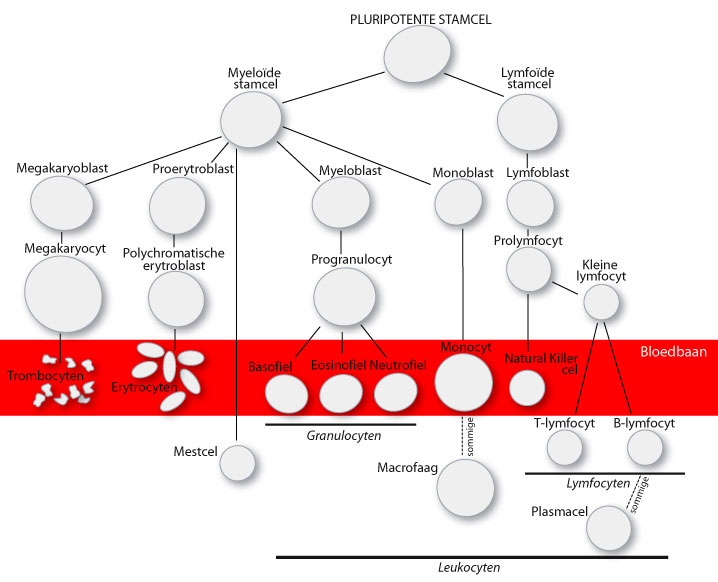
Leukemie is een verzamelnaam voor verschillende vormen van beenmergkanker waarbij maligne leukocyten zich ophopen in het beenmerg. Dat leidt tot ernstige verstoring van de normale hematopoëse (vorming van bloedcellen).1
De precieze oorzaak van leukemie is onbekend. Risicofactoren zijn onder andere een hogere leeftijd, roken, familiaire component, het syndroom van Down, een myelodysplastisch syndroom (beenmergziekte met gestoorde aanmaak van bloedcellen), eerdere behandeling met chemotherapie en blootstelling aan een hoge dosis radioactieve en benzeen.2
Classificatie leukemie
Leukemieën ontstaan door spontane genetische afwijkingen in een hematopoëtische stamcel of een daaruit gedifferentieerde myeloïde of lymfatische voorlopercel. De verschillende vormen van leukemie worden ingedeeld op basis van de snelheid waarmee de ziekte zich openbaart (acuut versus chronisch) en het type cel waaruit de kankercellen voortkomen.1
Acuut en chronisch
Er is sprake van acute leukemie als de gemuteerde stam- of voorlopercel niet uitrijpt. De onrijpe leukocyten (blasten) woekeren agressief en nemen binnen enkele dagen of weken de plaats in van de normale bloedelementen.
Bij chronische leukemie gaat het om verder uitgerijpte leukocyten die ongelimiteerd delen of ophopen en steeds meer ruimte gaan innemen in het beenmerg. Er zijn echter ook veel cellen die wel op normale manier zijn uitgerijpt, waardoor de normale bloedelementen minder snel verdrongen worden dan bij acute vormen.
Myeloid of lymfatisch
Zijn de kankercellen afkomstig uit een stamcel of myeloïde voorlopercel, die zich normaal zou ontwikkelen tot erytrocyt, granulocyt of trombocyt, dan is er sprake van een myeloïde leukemie. Een lymfatische leukemie ontstaat uit een stamcel of lymfoïde voorlopercel die zich normaal zou ontwikkelen tot een lymfocyt.
De 4 meest voorkomende vormen van leukemie zijn
1 acute myeloïde leukemie (AML). Met 733 diagnoses in 2019 een van de meest voorkomende vormen bij volwassenen.3 AML komt vooral voor bij ouderen: 72% van de patiënten is 60 jaar of ouder.3
2 chronische myeloïde leukemie (CML)
3 chronische lymfatische leukemie (CLL)
4 acute lymfatische leukemie (ALL, komt vooral bij kinderen voor).
Daarnaast zijn er nog andere, zeldzamere vormen.
In dit artikel zoomen we in op acute myeloïde leukemie.
Symptomen van acute myeloïde leukemie
‘Bij AML kunnen alledrie de bloedlijnen – erytrocyten, trombocyten en leukocyten – in aantal zijn verminderd en slecht functioneren, waardoor de patiënt een scala aan symptomen kan hebben’, vertelt Rixt Bode. Zij is verpleegkundige op de afdeling hematologie in het UMC Groningen en bestuurslid van de V&VN Tumorwerkgroep Hematologie.
Symptomen zijn bijvoorbeeld vermoeidheid, kortademigheid, duizeligheid, snel blauwe plekken, bloedneuzen, infecties die niet reageren op antibiotica, tandvleesbloedingen en petechiën.1 ‘Tref je rode puntbloedinkjes aan op de onderbenen die niet verdwijnen als je erop drukt, dan gaat het om petechiën, een teken van een laag aantal bloedplaatjes.
Om de uiteindelijke diagnose te stellen en het type leukemie te classificeren is beenmergonderzoek nodig
Patiënten vertonen vaak koorts en andere tekenen van infecties. ‘Veel leukemiepatiënten komen bij de huisarts terecht met bijvoorbeeld een verkoudheid die niet overgaat, of een infectie waarbij de antibioticakuur niet aanslaat. Als er daarna bloed wordt geprikt komt aan het licht dat er iets niet in orde is.’
In een later stadium kan ook botpijn in de heupen of bovenbenen optreden. In tegenstelling tot acute vormen kunnen chronische leukemieën jarenlang onontdekt blijven. Bode: ‘Bij chronische leukemie zijn meer cellen op een normale manier uitgerijpt, waardoor klachten later aan het licht komen.’
Diagnose
Lage aantallen erytrocyten, trombocyten en leukocyten in het bloed kunnen wijzen op leukemie. ‘Patiënten kunnen juist ook heel veel leukocyten in het bloed hebben, dat zijn dan de leukemiecellen’, aldus Bode. Ook het leverenzym LDH kan verhoogd zijn. Om de uiteindelijke diagnose te stellen en het type leukemie te classificeren is beenmergonderzoek nodig.4
Diagnose van AML en de subgroep gebeurt op basis van de WHO-classificatie uit 2016.5,6 Bij elke patiënt wordt genetisch diagnostisch onderzoek verricht om het risicoprofiel – gunstig, intermediair of ongunstig – en de bijbehorende prognose vast te stellen, en te bepalen of hij in staat is intensieve behandeling te ondergaan. Aan de celkenmerken van de myeloblasten is te zien of het om een AML of ALL gaat.
AML is verder onder te verdelen in meer dan 20 soorten.5 Bode: ‘We kunnen steeds specifieker de onderliggende genetische afwijkingen opsporen, waardoor AML en andere leukemieën steeds verder uitgesplitst worden in subtypes waarop de prognose en behandeling gebaseerd worden.’
Meneer Sanders krijgt dezelfde dag nog een beenmergpunctie via de heup (cristabiopsie). In het beenmerguitstrijkje wordt opnieuw een hoog percentage blasten gevonden. Kleuringen en morfologie laten zien dat het gaat om onrijpe cellen uit de myeloïde lijn. De hematoloog concludeert dat er sprake is van acute myeloïde leukemie (AML). Aanvullend vind cytogenetisch onderzoek en moleculaire diagnostiek plaats om chromosomale afwijkingen en genmutaties in kaart te brengen. Er is sprake van een AML met intermediair risicoprofiel. Meneer Sanders krijgt de eerste voorlichting over de ziekte, behandeling en mogelijke bijwerkingen.
Beloop van de ziekte
Waar chronische varianten van leukemie soms jaren geen klachten geven of behandeling vereisen, ontwikkelt een acute leukemie zich in zeer korte tijd. Zonder behandeling is de prognose van AML 1 tot 2 maanden.1 Ook met behandeling is de prognose van AML niet rooskleurig. De vijfjaarsoverleving is gemiddeld 23%, waar dat bij chronische vormen 70-90% is.3
De doodsoorzaak is in de helft van de gevallen te wijten aan een infectie, zoals een pneumonie, veneuze kathetergerelateerde sepsis of urineweginfectie. Sterfte aan de complicaties van intracerebrale, gastrointestinale of pulmonaire bloedingen komt ook voor, net als overlijden als gevolg van de ziekte zelf of de behandeling ervan.7
Door het lage aantal bloedplaatjes hebben de meeste patiënten met AML een verhoogde bloedingsneiging
Leeftijd van de patiënt speelt ook een rol, bij mensen onder de 40 jaar is de vijfjaarsoverleving van AML tegen de 50%. Daarnaast is de prognose afhankelijk van de cytogenetische en moleculaire afwijkingen die de agressiviteit van de ziekte opdelen in gunstig, intermediair of ongunstig risicoprofiel. Bij het merendeel van de patiënten wordt door behandeling volledige remissie bereikt.5 Bij ongeveer de helft van hen komt de ziekte na 1 tot 4 jaar weer terug.8
Behandeling van leukemie
Intensieve chemotherapie, meestal gevolgd door een stamceltransplantatie, is de effectiefste behandeling voor AML. Dit geeft de grootste kans op complete remissie en de beste overlevingskans.5 Om therapieën te verbeteren, worden patiënten met nieuw gediagnosticeerde AML zoveel mogelijk in studieverband behandeld.
Nieuwe middelen zitten volop in de pijplijn.9 Momenteel test HOVON (de Heamato Oncologie Stichting Volwassenen Nederland) bijvoorbeeld nieuwe doelgerichte therapieën die zich richten op specifieke genetische afwijkingen, zoals ivosidenib en enasidenib.10 Het experimentele middel wordt dan toegevoegd aan de standaardbehandeling.
Chemotherapie
Intensieve therapie bestaat uit een remissie-inductiekuur, met als doel de blasten in het beenmerg te laten dalen naar <5%, en een consolidatiebehandeling.5 Tijdens de remissie-inductiekuur krijgt de patiënt 7 dagen een infuus met cytarabine, in combinatie met daunorubicine.
Zodra het bloedbeeld zich begint te herstellen, mag de patiënt naar huis. Na 3 weken volgt de consolidatiekuur. Deze bestaat uit 6 dagen infuus met cytarabine. Bij patiënten jonger dan 60 jaar wordt dit weer gecombineerd met daunorubicine. Bij oudere patiënten bestaat de tweede kuur enkel uit de cytarabine. Ouderen met comorbiditeit of een verminderde fysieke conditie krijgen doorgaans minder intensieve therapie, met decitabine.1
Bode: ‘Patiënten gaan eerst naar de tandarts en mondhygiënist. Soms moeten er tanden getrokken worden voor de therapie kan starten.’ In de neutropene fase kan dat een infectie voorkomen.11
(Allogene) stamceltransplantatie
Bij acute leukemieën volgt na chemotherapie bijna altijd een allogene stamceltransplantatie (met hematopoëtische stamcellen van een donor) via een intraveneus infuus om het beenmerg te herstellen.1 Bode: ‘Aan de transplantatie gaat een voorbehandeling met chemotherapie of bestraling vooraf, het behandelschema verschilt per ziekenhuis.’
Doel van de behandeling is om het door kanker vernietigde beenmerg te koloniseren met stamcellen die gezonde bloedcellijnen voortbrengen. Leukocyten van de donorcellen zullen daarnaast achtergebleven leukemiecellen aanvallen en opruimen.
Psychosociale zorg
Bode: ‘Patiënten met AML krijgen te horen dat ze een levensbedreigende ziekte hebben die een levensbedreigende behandeling vereist. Patiënten liggen meerdere keren een maand in het ziekenhuis. Als verpleegkundige krijg je de kans om een patiënt goed te leren kennen en begeleiden.’ Het is aan de arts en verpleegkundige om te detecteren of er behoefte is aan extra psychosociale zorg.12
‘Benoem dat er in het ziekenhuis maatschappelijk werkers, geestelijke verzorgers en psychologen zijn bij wie ze terecht kunnen voor bijvoorbeeld praktische hulp of levensvragen. Vertel de patiënt als hij naar huis gaat waar hij terecht kan als hij angstig wordt over bijvoorbeeld terugkeer van de kanker. Denk aan inloophuizen, patiëntenverenigingen, lotgenotencontact. Heb ook oog voor hoe de naasten omgaan met de situatie.’
Bijwerkingen
Het is niet goed te voorspellen hoeveel last de patiënt krijgt van de bijwerkingen van chemotherapie. Bode: ‘Sommigen zijn alleen moe. Anderen worden misselijk en krijgen diarree en haaruitval. Leg voor aanvang van de behandeling uit wat hen mogelijk te wachten staat. Typisch voor cytarabine is dat er pijnlijke blaren kunnen ontstaan op handen en voetzolen. Vaak handen invetten helpt.
Adviseer de patiënt dunne katoenen handschoenen te dragen bij erge pijn, bijvoorbeeld als hij zijn knoopjes zelf niet dicht krijgt. Een andere bijwerking van cytarabine zijn geïrriteerde ogen, met oogdruppels is dat te voorkomen.’ Wees bij jonge patiënten alert op het veiligstellen van de fertiliteit. De behandelend arts legt in eerste instantie de mogelijkheden uit, het is een taak voor de verpleegkundige en verpleegkundig specialist om dit op te volgen.
Bij iemand met AML kan een infectie zoals een longontsteking zich in de neutropene fase anders uiten dan gewoonlijk
Een stamceltransplantatie is een loodzware behandeling, met risico op infecties en kans op overlijden. Als belangrijkste complicatie kunnen patiënten graft-versus-hostziekte ontwikkelen, dan vallen leukocyten van de donor de weefsels aan.1 In het begin is er kans op zware diarree, blaren op de huid en leverdisfunctie (verhoogde bilirubine), te behandelen met immunosuppressiva en daarbij hooggedoseerd prednisolon.
Graft-versus-hostziekte kan op de langere termijn chronisch worden en alle organen aantasten. Patiënten krijgen te maken met ontstekingen van de huid, slijmvliezen, gewrichten, lever en longen. Bode: ‘De kwaliteit van leven is in deze situatie vaak sterk aantast. Soms ziet de patiënt het niet meer zitten of voorvoelt hij dat hij er niet meer bovenop gaat komen, maar gaat hij door met de medicijnen voor zijn familie. Ga daar het gesprek over aan.’
Verpleegkundige aandachtspunten
Bij iemand met AML kan een infectie zoals een longontsteking zich in de neutropene fase anders uiten dan gewoonlijk. Doordat bloedlichaampjes slecht functioneren hoest hij bijvoorbeeld minder sputum op. Wees er alert op dat iemand een longontsteking kan hebben zonder dat hij met koorts en kortademigheid in bed ligt. Meet 3 keer per dag de bloeddruk en temperatuur.
Door het lage aantal bloedplaatjes hebben de meeste patiënten met AML een verhoogde bloedingsneiging. Houd daar rekening mee bijvoorbeeld bij het inbrengen van een katheter of maagsonde . Er is altijd het risico dat je het zachte weefsel beschadigt, waardoor er een bloeding optreedt die niet vanzelf stopt.
Bode: ‘Check eerst wat de status is van het aantal bloedplaatjes, 40 x 109/l is het minimum dat we hanteren voor plaatsing van een centrale veneuze katheter of maagsonde. Zijn het er te weinig? Dan heeft de patiënt eerst een transfusie nodig.’ Wees bij verwarde leukemiepatiënten, die bijvoorbeeld niet meer uit hun woorden komen, alert op een hersenbloeding.
Bij AML kan het bloed hoge aantallen blasten bevatten. Bij chemotherapie kan de afbraak van de blasten leiden tot gevaarlijk hoge hoeveelheden afvalstoffen (kalium, calcium, fosfaat, aminozuren) die onder andere de nierfunctie verstoren en kunnen leiden tot hartritmestoornissen en epileptische insulten.
Om dit tumorlysissyndroom te voorkomen krijgen patiënten tijdens de chemotherapie een infuus met 3 tot 4 liter vocht per dag om de afvalstoffen weg te spoelen en rasburicase of allopurinol om te voorkomen dat de elektrolyten in de nieren neerslaan.
Patiënten met leukemie hebben een hoog infectierisico; de ziekte en de chemotherapie leggen het hele immuunsysteem plat
Bode: ‘Besef dat leukemiepatiënten een hoog infectierisico hebben. Zowel de ziekte zelf als de chemotherapie legt het hele immuunsysteem plat. Een griep of verkoudheid kan rampzalig zijn.’
De perioden die de patiënt thuis doorbrengt tussen de chemokuren door zijn ook risicovol, met kans op complicaties. ‘Adviseer hoe ze hun hygiëne kunnen bewaren. Bijvoorbeeld geen snotterende kleinkinderen laten langskomen, grote groepen of drukke ruimtes vermijden, geen filet americain of andere producten eten die bacteriën kunnen bevatten, niet in de tuin werken vanwege aanwezige schimmels. Tijdens deze coronapandemie is het nog belangrijker om er als verpleegkundige een strenge handhygiëne op na te houden.’
De volgende dag wordt meneer Sanders opgenomen voor intensieve chemotherapie met een remissie-inductiekuur van 7 dagen om het aantal blasten in het beenmerg omlaag te brengen naar <5%. Daarna mag hij 3 weken naar huis, waarna dezelfde cyclus van chemotherapie herhaald wordt. Meneer Sanders krijgt uitleg over de hygiënemaatregelen die hij thuis kan nemen om infecties te voorkomen. Na 2 cycli chemotherapie wacht hem een allogene stamceltransplantatie.
Naast de geïnterviewde verpleegkundige dank aan Corine Kroeze, verpleegkundig specialist intensieve zorg hematologie in het Meander Medisch Centrum in Amersfoort en tevens bestuurslid van de V&VN Tumorwerkgroep Hematologie.
Noten
1 Spil JA van, Muilekom HAM van, Folsche M, Schreuder-Cats HA, Leerboek oncologieverpleegkunde, Bohn Stafleu van Loghum, derde druk, 2021.
2 American Cancer Society (www.cancer.org), Risk factors for acute myeloid leukemia (AML), 21 augustus 2018.
3 Overlevingscijfers AML, www.kanker.nl, geraadpleegd op 10 januari 2022.
4 Richtlijn AML. Hemato-Oncologie voor Volwassenen Nederland, 2021.
5 Richtlijn Acute myeloïde leukemie (AML): richtlijnen voor diagnostiek en behandeling, Nederlands Tijdschrift voor Hematologie, 2018.
6 Arber DA, et al. The 2016 revision of the WHO classification of myeloid neoplasms and acute leukemia. Blood. 2016:127:2391-24.
7 Cheng HWB et al., End-of-life characteristics and palliative care provision for elderly patients suffering from acute myeloid leukemia, Support Care Cancer, 2015; 23:111–116.
8 Chemotherapie bij AML, www.kanker.nl, geraadpleegd op 12 januari 2022.
9 Bewersdorf JP, Are we witnessing the start of a therapeutic revolution in acute myeloid leukemia? Leukemia & Lymphoma, 2019; 60(6): 1354-1369.
10 Wouters BJ, IDH1- en IDH2-remmers bij acute myeloïde leukemie en de HOVON 150-studie, Nederlands Tijdschrift voor Hematologie, 2019.
11 Landelijke richtlijn Leukemie-acute, Landelijke Werkgroep Diëtisten Oncologie (LWDO), Versie 3.0, 2017.
12 Landelijke richtlijn Detecteren behoefte psychosociale zorg. Nederlandse Vereniging voor Psychosociale Oncologie, 2017.
13 Gebaseerd op een illustratie van hematologienederland.nl
Toets je kennis
- Iedere maand verschijnt op Nursing.nl een kennisdossier met 3 artikelen en een kennistoets.
- Met de dossiertoets kun je 2 accreditatiepunten verdienen. Maak je alle maandelijkse toetsen, dan sprokkel je dus 24 punten bij elkaar.
- 2 keer per jaar kun je 3 extra accreditatiepunten scoren door mee te doen aan de Nursing ZomerChallenge en WinterChallenge. Hierin testen we wat je hebt opgestoken van alle Nursing Challenge artikelen van het afgelopen half jaar.
- Per jaar kun je dus 30 accreditatiepunten halen.
- Alle toetsen staan online op www.nursing.nl/challenge
Win leuke prijzen!
- Per maand wordt onder alle deelnemers een goodiebag verloot. De winnaars worden elke maand online bekendgemaakt.
- De winnaars van de ZomerChallenge en de WinterChallenge ontvangen mooie prijzen.
De toetsen zijn ook beschikbaar via de Nursing Challenge app.
Voorbeeldvraag leukemie
Wat houdt consolidatiebehandeling in bij acute myeloïde leukemie (AML)?
A Laten afnemen van de blasten tot < 5%
B Behandeling van achtergebleven blasten
C Induceren van remissie
D Toedienen van hematopoëtische stamcellen
De toets bij dit artikel is niet meer beschikbaar. Eerder behaalde accreditatiepunten blijven gewoon geldig.