Artrose is de meest voorkomende reumatische aandoening. Anders dan vaak wordt gedacht, gaat het bij artrose om veel meer dan een kraakbeenprobleem. De toets bij dit artikel levert 2 accreditatiepunten op.
In deze Challenge over artrose leer je:
1 Hoe een gewricht verandert bij artrose
2 Wat de symptomen van artrose zijn
3 Wat de risicofactoren voor artrose zijn
4 Hoe de behandeling van artrose eruit ziet
De toets bij dit artikel is niet meer beschikbaar. Eerder behaalde accreditatiepunten blijven gewoon geldig. NIEUW: de toetsen zijn nu ook beschikbaar via de Nursing Challenge app. Scan onderstaande QR-code

Of download de app op je smartphone via deze link
illustratie: wildpixel/Getty Images/iStock, ReumaNederland
toets: Anna-Marie Mollink
Mevrouw Hoevenaar (67) heeft recent een laparoscopische cholecystectomie ondergaan vanwege galstenen. De operatie is goed verlopen. Toch blijkt tijdens de nacontrole 2 weken later bij de chirurg dat het mobiliseren moeizaam verloopt. Mevrouw klaagt over een zeurende pijn in haar rechterheup die uitstraalt naar haar lies en bil. De pijn is lastig te duiden en er lijkt geen verband te zijn met de operatie.
Artrose is een chronische reumatische gewrichtsaandoening die zich kenmerkt door gewrichtspijn, stijfheid en functieverlies. De aandoening kan zich in alle gewrichten voordoen, maar komt het meest voor in de knieën (gonartrose), heupen (coxartrose), vingers, duimen, nek, onderrug en grote teen. Ook komt artrose vaak voor in de gewrichten in de wervelkolom, waarbij veranderingen in de tussenwervelschijven ontstaan (spondylose).
Op de ranglijst van aandoeningen met het grootste verlies aan gezonde levensjaren in Nederland, staat artrose op de vierde plaats.1 Bij vrouwen staat de aandoening zelfs op nummer 1.
‘Ondanks die grote gezondheidsimpact is er in de verpleegkundige opleidingen maar weinig aandacht voor reumatische gewrichtsaandoeningen’, vertelt reumaverpleegkundige en verpleegkundig specialist i.o. Margriet Kroon. Zij werkt in het St. Antonius Ziekenhuis (Utrecht/Nieuwegein) en verzorgt daar de enige les over dit onderwerp in de BBL-opleiding. ‘In totaal is er 20 minuten tijd om artrose te bespreken. Het is dus niet zo gek dat de kennis over de aandoening onder verpleegkundigen soms beperkt is’, aldus Kroon.
Oorzaken en risicofactoren
Bij een klein deel van de patiënten is een oorzaak van de artrose aan te wijzen, bijvoorbeeld een fractuur met gewrichtsbeschadiging of een aangeboren afwijking (secundaire artrose). Maar vaak is er geen duidelijke oorzaak (primaire artrose).
Risicofactoren voor het ontstaan van artrose zijn:2
- trauma of blessure waardoor het gewricht beschadigd is;
- aangeboren afwijking of ontwikkelingsstoornis van het bewegingsapparaat, bijvoorbeeld heupdysplasie;
- erfelijke aanleg, de artrose kan daardoor op een jongere leeftijd en in meer gewrichten optreden;
- gewrichtskenmerken zoals hypermobiliteit, abnormale stand van de gewrichtsuiteinden en spierzwakte rond het gewricht;
- andere gewrichtsaandoeningen zoals reumatoïde artritis, jicht en pseudojicht;
- ijzerstapelingsziekte (hemochromatose);
- hogere leeftijd;
- vrouwelijk geslacht;
- overgewicht (dit zorgt voor extra belasting van de gewrichten);
- langdurige lichamelijke belasting (fysiek zwaar beroep, maar ook intensief sporten).
Vaak draagt een combinatie van risicofactoren bij aan het ontstaan en een ernstiger verloop van artrose.
Pathofysiologie
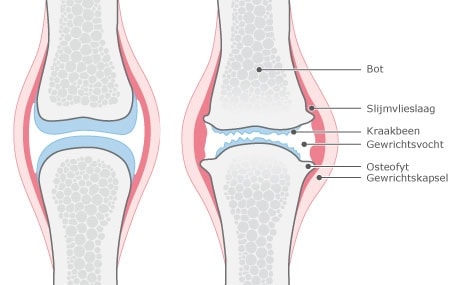
Artrose is niet puur een kraakbeenaandoening zoals lange tijd werd gedacht.3 Waarschijnlijk begint artrose met een afwijking van de cellen die kraakbeen aanmaken. Normaal is kraakbeen glad, maar nu wordt het langzaam rafelig en zachter. Ook wordt het dunner, doordat meer kraakbeen wordt afgebroken dan er wordt aangemaakt, en uiteindelijk kan het zelfs helemaal verdwijnen.
Wanneer het kraakbeen niet meer genoeg steun kan bieden, reageert het gewricht met botwoekeringen. Aan de randen van het gewricht ontstaan benige uitsteeksels, osteofyten, die zorgen voor een verbreding van het gewricht. Hierdoor wordt de druk op het gewricht verspreid over een groter oppervlak. Osteofyten kunnen zichtbaar en voelbaar zijn als harde knobbels (noduli), bijvoorbeeld in de vingers.4
Artrose begint waarschijnlijk met een afwijking van de cellen die kraakbeen aanmaken
Ook verandert geleidelijk de structuur van het onderliggende (subchondrale) bot. Doordat het gewricht de schokken van een beweging minder goed kan opvangen ontstaan herhaaldelijk kleine laesies in het subchondrale bot, die vervolgens weer herstellen. Daarbij ontstaan cysten in het subchondrale bot met daaromheen nieuw ‘reparatiebotweefsel’ met een extra hoge botdichtheid (subchondrale sclerose).
Verder kunnen ontstekingsreacties optreden: vooral chronische ontsteking van het gewrichtsslijmvlies (synovitis) komt vaak voor, zowel in vroege als late stadia van artrose.4 Als gevolg van al deze processen ontstaat een onregelmatig gewrichtsoppervlak, gewrichtsverbreding, mogelijke verdikking van het gewrichtskapsel en soms vochtophoping (hydrops). Uiteindelijk verandert de stand en vorm van het gewricht (arthrosis deformans).
 Meer punten verdienen?
Meer punten verdienen?
Maak ook de andere Nursing Challenge toetsen, je vindt ze via de Challenge-pagina.
Symptomen en beloop
De belangrijkste symptomen van artrose zijn pijn, stijfheid en functieverlies. Vaak gaat het gewricht al enige tijd achteruit, voordat er klachten optreden. Het ziektebeloop verschilt erg per patiënt. De aandoening kan stationair in een vroeg stadium blijven, maar meestal is het een langzaam voortschrijdend proces.
Daarbij wisselen rustige perioden en perioden met klachten elkaar af. Men spreekt van een opvlamming van de klachten of ‘flare’ bij een niet-bacteriële ontsteking van het gewrichtskapsel. Zo’n ontsteking kan ontstaan door irritatie van het gewrichtskapsel (bijvoorbeeld door overbelasting) maar kan ook spontaan optreden.4
 Aanvankelijk treedt de pijn die bij artrose hoort op bij beweging, vooral bij starten van bewegen en bij langdurig belasten. Ook neemt de pijn vaak toe naarmate de dag vordert. In latere fasen van het ziekteproces kan er eveneens pijn zijn bij geringe activiteit en in rust.2
Aanvankelijk treedt de pijn die bij artrose hoort op bij beweging, vooral bij starten van bewegen en bij langdurig belasten. Ook neemt de pijn vaak toe naarmate de dag vordert. In latere fasen van het ziekteproces kan er eveneens pijn zijn bij geringe activiteit en in rust.2
Het is niet bekend waar de pijn bij artrose precies vandaan komt. Kraakbeen bevat geen zenuwen en kan dus niet de bron zijn van de pijn. Gedacht wordt dat de pijn voortkomt uit omliggende structuren, bijvoorbeeld uit overbelaste pezen, beenvlies dat wordt opgelicht door osteofyten, of een slijmbeursontsteking.4
De stijfheid die hoort bij artrose is meestal kortdurend en treedt vooral op vlak na het opstaan en na een periode stil te hebben gezeten of gelegen.
Andere symptomen zijn:2,4
- verminderde beweeglijkheid van het gewricht;
- soms lichte ontstekingsverschijnselen zoals vocht in het gewricht, warmte en roodheid;
- crepitaties van het gewricht (krakend/knappend geluid bij beweging);
- benige verdikking van het gewricht;
- veranderde stand en vorm van het gewricht (arthrosis deformans);
- bij handartrose: verdikkingen aan de zijkanten van de distale interfalangeale (DIP) gewrichten in de vingers (noduli van Heberden), of in de proximale interfalangeale (PIP) gewrichten (noduli van Bouchard). Bij artrose van het duimbasisgewricht heeft deze een hoekige vorm;
- bij artrose van de grote teen: een lateraal gerichte verplaatsing van de teen (hallux valgus) en aan de buitenzijde van de teenbasis een slijmbeursontsteking (bunion).
Artrose beïnvloedt het dagelijks functioneren behoorlijk. Behalve door de pijn en stijfheid, zorgen ook verminderde kracht en een slechte fijne motoriek (vooral bij handartrose) ervoor dat veel dagelijkse activiteiten lastiger worden.
Diagnose
De diagnose artrose wordt vooral gesteld op basis van de anamnese en lichamelijk onderzoek. Bij laboratoriumonderzoek worden gewoonlijk geen afwijkingen gevonden. Toch laat de huisarts of reumatoloog soms wel bloed afnemen bij verdenking op andere aandoeningen die tot artrose kunnen leiden, zoals reumatoïde artritis of ijzerstapelingsziekte (hemochromatose).
Meestal worden geen röntgenfoto’s gemaakt om de diagnose artrose te stellen. De ernst van de artrose die wordt gezien op de foto geeft namelijk geen inzicht in de ernst van de klachten. Zo kan iemand met weinig zichtbare afwijkingen op een röntgenfoto toch veel klachten ervaren, en andersom.
Toch wordt incidenteel een röntgenfoto gemaakt om de afwijking van het gewricht te beoordelen en de diagnose te bevestigen. Zo is bij artrose een versmalling van de gewrichtsspleet te zien en ook osteofyten, subchondrale sclerose en -cysten zijn zichtbaar op een röntgenfoto.
‘Patiënten kunnen soms maar moeilijk geloven dat meer beweging echt kan zorgen voor minder pijn’
Als de chirurg bij de nacontrole vraagt of de heupklachten nieuw zijn, geeft mevrouw Hoevenaar aan dat ze voor haar opname ook al wat last had, vooral na een lange wandeling of fanatiek tuinieren. Tot nu had ze dat maar genegeerd, de galstenen vond ze veel pijnlijker.
Ondertussen voelt ze de pijn ook als ze niet veel heeft bewogen. Nu ze aan het herstellen is van haar operatie heeft ze last van pijn en stijfheid als ze in beweging moet komen. De chirurg vermoedt een reumatische gewrichtsaandoening en stuurt haar door naar de reumatoloog. Ook worden er röntgenfoto’s gemaakt van haar heup.
Behandeling
Artrose is nog niet te genezen, de behandeling is symptomatisch. Het gaat om een combinatie van voorlichting en leefstijladviezen, mobilisatie en (pijn)medicatie. Chirurgische behandeling komt pas in aanmerking als conservatieve behandelingsopties niet of onvoldoende effectief zijn.
Voorlichting en leefstijladviezen
De voorlichting aan patiënten met (dreigende) chronische klachten is vooral gericht op het bevorderen van zelfmanagement en een gezonde leefstijl met beweging en gewrichtsbeschermende maatregelen. Denk aan het vermijden van plotselinge of juist te langdurige belasting van gewrichten. Patiënten met overgewicht of obesitas wordt aangeraden om af te vallen (eventueel met hulp van een diëtist) zodat de gewrichten minder belast worden.
Hulpmiddelen
Bij sommige beperkingen kunnen hulpmiddelen worden geadviseerd, eventueel in overleg met een ergotherapeut. Afhankelijk van de klachten kunnen bijvoorbeeld een lange schoenlepel, een ‘helping hand’ (lange stok met grijper) of aangepast bestek praktische oplossingen zijn. Heeft een patiënt problemen met lang staan, gaan zitten of juist opstaan, dan kunnen bijvoorbeeld een werkstoel in de keuken, een douchestoel of verhoogd toilet helpen om zelfstandig te blijven functioneren.2
Mobilisatie
Beweging helpt pijn en functieverlies door artrose te verminderen. Vooral van spierversterkende oefeningen is een positief effect aangetoond.2 Patiënten zijn vaak bang dat beweging schadelijk is voor hun gewricht, maar zolang het lichaam niet wordt overbelast is dat niet zo.
Bij artrose zijn sporten waarbij gewrichten zwaar worden belast of onverwachte bewegingen moeten worden gemaakt (zoals intensieve balsporten en vechtsporten) niet geschikt. Meestal wel geschikt: wandelen, nordic walking, fietsen, yoga, zwemmen en andere beweging in (warm) water.5 Zeker in het begin is begeleiding door een fysio- of oefentherapeut belangrijk. De therapeut kan ook specifiek advies geven over hoe de patiënt in zijn dagelijks leven actief bezig kan zijn en blijven.2
Medicamenteuze behandeling
Tijdens perioden met ernstige pijn kan pijnmedicatie nodig zijn. De eerste stap is paracetamol tot een maximumdosering van 4 gram per dag (4 dd 1000 mg) en/of een lokaal werkende NSAID in de vorm van een gel of crème, bijvoorbeeld diclofenacgel.6 Bij onvoldoende effect is de volgende stap een orale NSAID zoals ibuprofen, diclofenac of naproxen.
Vanwege de vele (gastro-intestinale) bijwerkingen worden wNSAID’s soms gecombineerd met paracetamol, zodat een lagere dosis volstaat, of bij risicogroepen met een maagbeschermer. ‘Continu gebruik van NSAID’s of andere pijnmedicatie is af te raden vanwege de bijwerkingen en interacties (zoals bekend kan zelfs paracetamol bij langdurig gebruik hoofdpijnklachten geven)’, aldus Kroon. ‘Beter is alleen pijnmedicatie te nemen tijdens een opleving van de klachten om daarna weer af te bouwen.’
Bij verergering van de klachten kan de reumatoloog injecties met corticosteroïden en/of hyaluronzuur in het gewricht overwegen, hoewel effectiviteit en langetermijneffecten daarvan onvoldoende zijn aangetoond.6
Chirurgische behandeling
In een vergevorderd stadium van artrose kunnen gewrichten zo ernstig beschadigd raken dat een operatie noodzakelijk is om de pijn te verminderen. Bij onvoldoende effect van de hierboven beschreven behandelopties na 3 tot 6 maanden, kan een orthopedisch chirurg ingeschakeld worden. De meest voorkomende chirurgische ingrepen zijn gewrichtsvervangende operaties in de knie en heup.
Verpleegkundige aandachtspunten
Artrose bij patiënten is te herkennen aan pijnlijke gewrichten en stijfheid die vooral ‘s morgens optreedt. Wees je ervan bewust dat ook jongere patiënten artrose kunnen hebben. Vermoed je artrose, dan kun je in de anamnese symptomen uitvragen en doorverwijzen naar de huisarts. Als afdelingsverpleegkundige kun je tijdens een opname eventueel een reumatoloog of orthopeed mee laten kijken en na de opname contact opnemen met de huisarts.
Het is niet bekend waar de pijn bij artrose vandaan komt; kraakbeen bevat geen zenuwen en kan dus geen pijn veroorzaken
Bij met artrose gediagnosticeerde patiënten kun je een rol spelen in het geven van voorlichting en leefstijladviezen (zie hierboven). Verwijs de patiënt naar de website van Reuma Nederland voor betrouwbare informatie.5 Kroon: ‘Stimuleer de patiënt te blijven bewegen ondanks de stijfheid en pijn. Dit is vooral nodig om de spieren te versterken en de stabiliteit te verbeteren. Patiënten kunnen soms maar moeilijk geloven dat meer beweging uiteindelijk kan zorgen voor minder pijn.’
Ook tijdens een opname kun je patiënten met artrose steun bieden. ‘Laat een patiënt met artrose ’s ochtends rustig op gang komen,’ adviseert Kroon. ‘Zorg dat de patiënt pijnmedicatie inneemt ruim voor het uit bed komen, geef tijd en ruimte voor eventuele oefeningen of een warme douche om de dag mee te beginnen. Daarnaast kan het voor een ziekenhuispatiënt fijn zijn om hulpmiddelen van thuis, zoals aangepast bestek, bij zich te hebben tijdens een opname’.
Het labonderzoek dat de reumatoloog aanvraagt voor mevrouw Hoevenaar levert geen bijzonderheden op. De röntgenfoto van de heup toont een duidelijk versmalde gewrichtsspleet door kraakbeenverlies. Ook zijn osteofyten en subchondrale cysten zichtbaar. De reumatoloog concludeert dat mevrouw Hoevenaar coxartrose heeft en waarschijnlijk geen andere (inflammatoire) gewrichtsaandoening. Mevrouw start met paracetamol 3 dd 1000 mg en oefentherapie onder begeleiding van een fysiotherapeut.
Naast de geïnterviewde verpleegkundige dank aan dr. Elien Mahler, reumatoloog, Sint Maartens Kliniek in Nijmegen en aan Liesbeth Beaart-van de Voorde, MSc, verpleegkundig specialist, expertisegebied reumatologie, LUMC in Leiden
Noten
De links naar onderstaande bronnen vind je in de online versie van dit artikel, te vinden via Nursing.nl/magazine.
1 Ranglijst aandoeningen op basis van verlies aan gezonde levensjaren. Volksgezondheidenzorg.info, RIVM. Geraadpleegd op 1 februari 2021.
- Richtlijn Artrose heup-knie, Koninklijk Nederlands Genootschap voor Fysiotherapie. Beschikbaar via www.kngf.nl/kennisplatform.
3 Artrose is aandoening van het hele gewricht. Medisch Contact, 2016. Geraadpleegd op 1 februari 2021.
4 Nugteren K van. Inleiding. In: Onderzoek en behandeling van artrose en artritis. Bohn Stafleu van Loghum, Houten, 2009.
5 Artrose, www.reumanederland.nl
6 Artrose, Farmacotherapeutisch Kompas.
7 Artrose, Volksgezondheidenzorg.info, RIVM. Geraadpleegd op 5 februari 2021
Artrose in cijfers
In 2019 waren er bijna 1,5 miljoen mensen met artrose bekend bij de huisarts: 535.300 mannen en 957.200 vrouwen.7 Dat komt overeen met 62 artrosepatiënten per 1.000 mannen en 110 per 1.000 vrouwen. Vrouwen hebben dus vaker artrose dan mannen. (De werkelijke aantallen liggen waarschijnlijk hoger, omdat lang niet alle patiënten met artrose bekend zijn bij de huisarts.)
Artrose bij verpleegkundigen
Hoewel er geen cijfers over bekend zijn, is het aannemelijk dat artrose regelmatig voorkomt binnen de verpleegkundige beroepsgroep. Het beroep van verpleegkundige is immers lichamelijk zwaar én wordt vaak uitgeoefend door vrouwen. Helaas kun je artrose niet voorkomen, je kunt hooguit de kans erop verkleinen door te zorgen voor een gezond gewicht en voldoende lichaamsbeweging.
Heb je artrose, dan kun je verschillende maatregelen nemen. Sport en doe spierversterkende oefeningen, zelfs als je al veel loopt tijdens het werk. Reumaverpleegkundige Margriet Kroon adviseert daarnaast om in overleg met je leidinggevende je diensten zodanig in te plannen dat er voldoende hersteltijd is tussendoor. Schakel verder een bedrijfsarts of arbocoach in voor advies en hulp.
Artrose of reumatoïde artritis?
Het is niet altijd duidelijk te zien of een patiënt artrose heeft of een andere reumatische gewrichtsaandoening, zoals reumatoïde artritis (RA). Zoals uit de naam is af te leiden, speelt bij RA de ontstekingscomponent een grotere rol. Zo is bijvoorbeeld synovitis (ontsteking gewrichtsslijmvlies) uitgebreider bij RA dan bij artrose. Maar ook bij artrose kan het gewricht tekenen van ontsteking vertonen, denk aan zwelling, warme en roodheid bij handartrose.
Om artrose en RA te onderscheiden kan labonderzoek van toegevoegde waarde zijn. Bij artrose zijn ontstekingsparameters niet afwijkend, bij RA wel. Gewoonlijk zijn dan de BSE-(bezinkingssnelheid) en/of de CRP-spiegel (C-reactive protein) verhoogd.
Toets je kennis
Zoek je verdieping in je vak, doe dan mee aan de Nursing Challenge: online kennistoetsen over 2 vakinhoudelijke artikelen
-
Iedere maand verschijnen in Nursing magazine en op Nursing.nl 2 artikelen waaraan een kennistoets is verbonden.
-
Het artikel over een verpleegkundig onderwerp is goed voor 2 accreditatiepunten, het medicijnartikel voor 1 punt. Per jaar kun je dus 33 accreditatiepunten halen (Nursing verschijnt 11 keer per jaar)
-
Alle toetsen staan online op www.nursing.nl/challenge
Win leuke prijzen!
-
Per maand wordt onder alle deelnemers een goodiebag verloot. De winnaars worden elke maand online bekendgemaakt.
-
Aan het eind van het jaar winnen de 3 beste deelnemers mooie prijzen
Voorbeeldvraag artrose
Als gevolg van de processen die bij artrose optreden, kan de stand en vorm van het gewricht veranderen. Hoe heet dit?
A Hydrops
B Arthrosis deformans
C Osteofytvorming
D Subchondrale sclerose
E Reumatoïde artritis
De toets bij dit artikel is niet meer beschikbaar. Eerder behaalde accreditatiepunten blijven gewoon geldig.
NIEUW: de toetsen zijn nu ook beschikbaar via de Nursing Challenge app. Scan onderstaande QR-code

