De bloedcirculatie is een complex proces. Wat kan er misgaan en welke gevolgen heeft dat, kortom: wat moet je als verpleegkundige weten over de bloedsomloop? De bijbehorende toets levert 2 accreditatiepunten op voor het Kwaliteitsregister V&V.
In deze Challenge over verpleegkundige aandachtspunten bij bloedcirculatie leer je:
1. hoe de bloedcirculatie werkt
2. hoe de anatomie en fysiologie eruitzien
3. welke gevolgen een slechte bloedcirculatie kan hebben
4. wat de symptomen en behandeling van hyper- en hypotensie zijn
De toets bij dit artikel is niet meer beschikbaar. Eerder behaalde accreditatiepunten blijven gewoon geldig.
illustratie: Fotalia
toets: Anna-Marie Mollink
Casus
Mevrouw Mees (82) is opgenomen op de afdeling longziekten wegens een pneumonie. Zij is bekend met een slechte linkerventrikelfunctie, nadat zij enkele jaren geleden een hartinfarct doormaakte. Verpleegkundige Constance doet haar controles en meet de volgende waarden: RR 90/55, p105 (reg), T 38,7, AH 24/min.
Mevrouw maakt een zieke, zwakke indruk. Constance constateert dat de urineproductie erg achterblijft en geconcentreerd is, ondanks de diuretica (furosemide). Zij vraagt zich ook af of mevrouw de antihypertensiva wel moet krijgen (metoprolol en enalapril), aangezien haar bloeddruk zo laag is. Ze neigt ernaar om de infuusstand te verhogen, omdat mevrouw haar urineproductie minimaal is en zij hypotensief is, maar kan dat eigenlijk wel bij haar hartfalen?
Casus
Mevrouw Mees (82) is opgenomen op de afdeling longziekten wegens een pneumonie. Zij is bekend met een slechte linkerventrikelfunctie, nadat zij enkele jaren geleden een hartinfarct doormaakte. Verpleegkundige Constance doet haar controles en meet de volgende waarden: RR 90/55, p105 (reg), T 38,7, AH 24/min.
Mevrouw maakt een zieke, zwakke indruk. Constance constateert dat de urineproductie erg achterblijft en geconcentreerd is, ondanks de diuretica (furosemide). Zij vraagt zich ook af of mevrouw de antihypertensiva wel moet krijgen (metoprolol en enalapril), aangezien haar bloeddruk zo laag is. Ze neigt ernaar om de infuusstand te verhogen, omdat mevrouw haar urineproductie minimaal is en zij hypotensief is, maar kan dat eigenlijk wel bij haar hartfalen?
Het lichaam kent vele mechanismen om de bloedcirculatie in stand te houden bij ziekte of bloedverlies. Echter slechts tot een bepaalde hoogte. Juist in het ziekenhuis zien we patiënten bij wie deze mechanismen falen door ziekte.
Anatomie en fysiologie van de circulatie
Ons bloedvatenstelsel bestaat uit een gesloten buizensysteem, waarin het hart ruim 5 liter bloed rondpompt. Slagaderen en aderen voeren bloed af en aan, in een grote (lichaamscirculatie) en een kleine circulatie (longcirculatie).
Het primaire doel van bloedcirculatie is het afleveren van zuurstof en voedingsstoffen aan lichaamsweefsels en het afvoeren van koolstofdioxide en andere afvalstoffen uit de weefsels.1,2 Daarnaast speelt de bloedsomloop een belangrijke rol bij de warmtewisseling van het lichaam. Door het openen of sluiten van de huiddoorbloeding is respectievelijk afvoer of behoud van lichaamswarmte mogelijk.1,2
Bloedvaten
De circulatie verloopt via slagaderen, arteriolen, capillairen, venulen en aderen. Slagaderen takken rechtstreeks af van het hart om een orgaan van bloed te voorzien. Als het hart samentrekt en een bloedgolf uitpompt, rekken de elastische slagaderen uit. De vaatverwijding die hierdoor ontstaat is over het arteriële vaatstelsel te voelen als de polsslag, bijvoorbeeld ter plaatse van de polsslagader (arteria radialis). Op 2 uitzonderingen na transporteren de slagaderen zuurstofrijk bloed. Alleen de longslagaders (arteriae pulmonales) en de navelstrengslagaders bij een foetus (arteriae umbilicales) transporteren zuurstofarm bloed.1,2
Naarmate de slagaderen zich verder vertakken en kleiner en dunner worden, maken de elastische vezels in de wand plaats voor gladde spiervezels.1 De fijnste slagadertjes (arteriolen) en de precapillairen gaan over in capillairen, die zich tussen de weefsels bevinden. De wand van deze capillairen is voor allerlei stoffen doorlaatbaar, waardoor uitwisseling van zuurstof, voedingsstoffen, koolstofdioxide en afvalstoffen plaats kan vinden.1,2 (zie illustratie).
Via de kleinste adertjes (venulae) en vervolgens de grotere aderen stroomt het inmiddels zuurstofarme bloed weer terug naar het hart. Omdat de druk in het veneuze deel van de circulatie veel lager is dan in het arteriële deel, zijn de wanden van de aderen dunner en soepeler. Kleppen in de aderen voorkomen dat het bloed de verkeerde kant op stroomt.1,2,3
Tekst gaat verder onder de illustratie
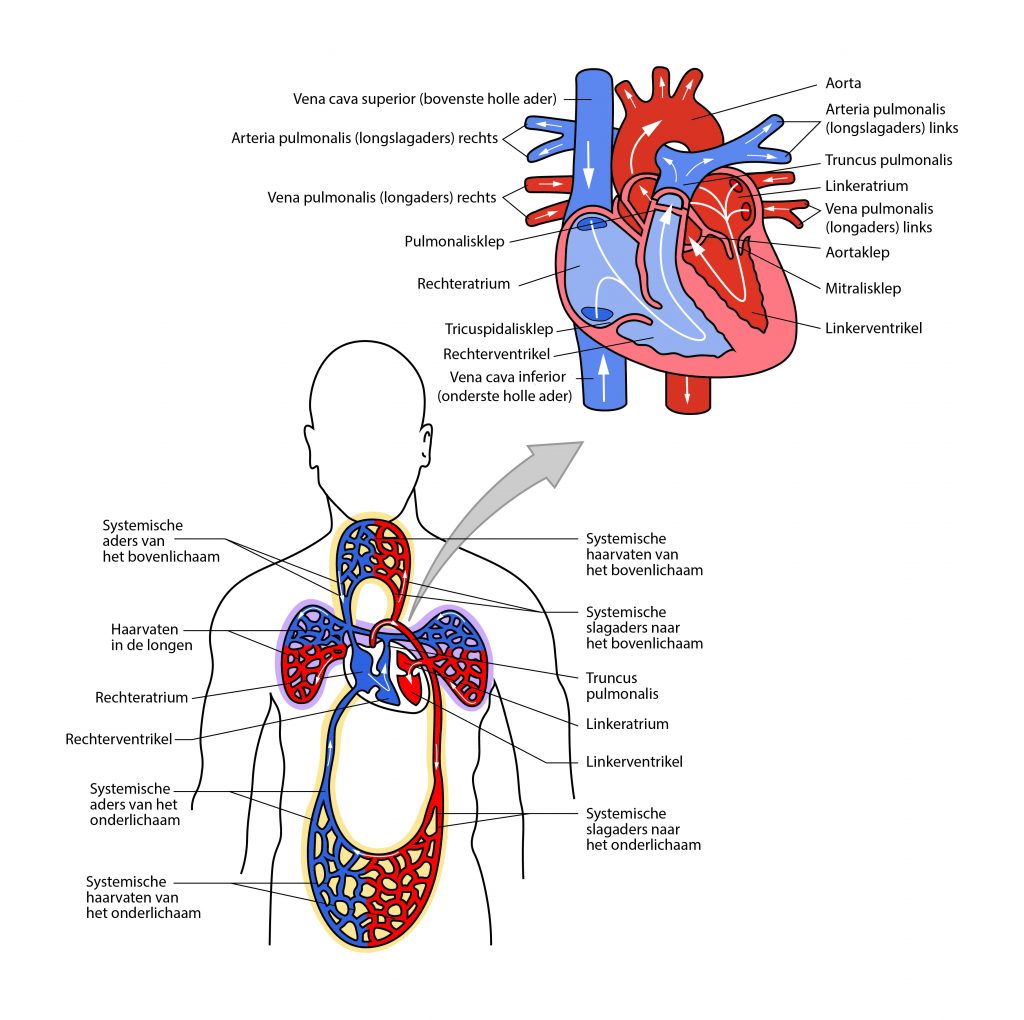 Hartcirculatie
Hartcirculatie
Voor de circulatie is het hart van groot belang. Zowel het rechter- als het linkerdeel van het hart heeft een atrium (boezem, bovenkant van het hart) en een ventrikel (kamer, onderkant). Het rechteratrium ontvangt via de vena cava superior en de vena cava inferior bloed uit de lichaamscirculatie. Vanuit het rechteratrium stroomt het bloed langs de tricuspidalisklep naar het rechterventrikel. Deze pompt het bloed de arteria pulmonalis in. De arteria pulmonalis splitst zich in een rechter- en een linkertak naar de rechter- en de linkerlong. Vanuit de longcirculatie komt het bloed via twee venen links, en twee venen rechts in het linkeratrium. Vandaaruit stroomt het langs de mitralisklep het linkerventrikel in, van waar het de aorta wordt ingepompt en zo alle weefsels en organen binnen het lichaam bereikt.1
Hartritme
Een normaal hartritme (60-100 slagen/minuut in rust), sinusritme, vertoont een zekere regelmaat en snelheid. Door koorts, dehydratie, hypoxemie, pijn of angst kan een tachycardie ontstaan (>100 slagen/minuut in rust, bradycardie: <60 slagen/minuut in rust). Bij een ritmestoornis is de regelmaat van het hartritme verstoord en voel je een irregulaire pols. Veel patiënten merken niet dat ze een ritmestoornis hebben; sommigen voelen ‘hartkloppingen’ (palpitaties): abnormaal voelende, meestal onaangename, kloppende sensaties op de borst.
Een te trage of te onregelmatige hartslag kan leiden tot een afname van het hartminuutvolume (de hoeveelheid bloed die het hart per minuut rondpompt, of cardiac output). Dit kan klachten geven zoals kortademigheid, pijn op de borst (angina pectoris), duizeligheid of bewustzijnsverlies. Hartritmestoornissen kunnen zelfs leiden tot een acute hartdood, zoals bij ventrikelfibrilleren.1,2,4
Bloeddruk meten
De bloeddruk wisselt met het ritme van de hartcontracties, maar wordt door het lichaam binnen bepaalde grenzen gehouden (120 mmHg systolisch en 80 mmHg diastolisch). Met ouder worden neemt de systolische bloeddruk toe en de diastolische af, als gevolg van elasticiteitsverlies en atherosclerose.1,2 Bij patiënten met een ritmestoornis is soms moeilijk een betrouwbare bloeddruk te meten, omdat de polsslag niet iedere keer even krachtig is.4
Met het ouder worden neemt de systolische bloeddruk toe en de diastolische af, als gevolg van elasticiteitsverlies en atherosclerose
De systolische bloeddruk, of bovendruk, is de maximale druk die wordt opgebouwd in de aorta bij het samentrekken van het linkerventrikel. De diastolische bloeddruk meet je tussen twee contracties in, als het hart zich ontspant en het linkerventrikel zich weer vult met bloed. De bloeddruk is vooral afhankelijk van het hartminuutvolume en de perifere weerstand.1,2,4
Polsdruk
De polsdruk geeft informatie over de kracht van de ventriculaire contracties en cardiac output. Bij een krachtige pols is de systolische bloeddruk hoog, bij een zwakke pols laag.
De polsdruk is het verschil tussen de systolische en diastolische bloeddruk: bij een bloeddruk van 120/70 mmHg is de polsdruk 50 mmHg. Een polsdruk van 60 mmHg of meer geeft een groter risico op hart- en vaatziekten. 4
 Hypertensie
Hypertensie
Bij een systole boven de 140 mmHg en/of een diastole boven de 90 mmHg spreken we van hypertensie. Doorgaans geeft dit geen specifieke klachten. De oorzaak is soms bekend (secundaire hypertensie), maar meestal niet (primaire hypertensie).2 Secundaire oorzaken zijn bijvoorbeeld chronisch nierfalen, hypo- en hyperthyreoïdie, obstructief slaapapneusyndroom en zwangerschap.
Ook deze factoren kunnen de bloeddruk verhogen:
– Pijn. Pijn geeft een verhoogde sympathische activiteit en catecholamineproductie. Catecholamines, zoals adrenaline en noradrenaline, brengen fysiologische veranderingen teweeg die ervoor zorgen dat het lichaam klaar is voor fysieke activiteit. Typische effecten hiervan zijn het verhogen van de hartslag, bloeddruk en glucose.
Aldosteron verhoogt – via reabsorptie van water in het bloed – het bloedvolume en daarmee de bloeddruk
– Overvulling. Patiënten met hartfalen (soms ook zonder) die te lang en te veel vloeistof toegediend krijgen, krijgen steeds hogere systolische én diastolische bloeddrukken. Dit kan leiden tot ernstige ademhalingsproblemen door longoedeem. Het hart kan simpelweg niet tegen de druk in bloed in de slagaderen naar de longen pompen. Het vocht in het bloed zoekt dan de weg van de minste weerstand en dat is naar het veneuze systeem, maar dit gaat wel via de longcapillairen.
In extreme gevallen kan de bloeddruk zelfs dalen. Het hart heeft dan niet voldoende kracht om de hoeveelheid bloed weg te pompen tegen de hoge weerstand. Dit zal leiden tot een verminderd hartminuutvolume en uiteindelijk daling van de bloeddruk. Dit wordt ook wel het Frank-Starling mechanisme genoemd. Ook een ongezonde levensstijl, zoals obesitas, alcoholgebruik en roken, heeft een rol in het ontstaan van hypertensie.
Hypotensie
Bij hypotensie is de druk onvoldoende om de lichaamsweefsels van voldoende zuurstof te voorzien. Bij welke druk er klachten ontstaan verschilt per persoon en hangt af van de energiebehoefte van het lichaam. Bij ziekte is een systolische bloeddruk van >90 mmHg vaak het streven. Dit kan door de patiënt vulling te geven met kristalloïden zoals NaCl 0,9% of bloedproducten, zoals erytrocytenconcentraat.
 Meer punten verdienen?
Meer punten verdienen?
Maak ook de andere Nursing Challenge toetsen, je vindt ze via de Challenge-pagina.
Hypotensie is doorgaans een symptoom van een onderliggende oorzaak, zoals een bloeding, dehydratie, te hoge dosis medicatie (diuretica/antihypertensiva) of koorts. Bij koorts ontstaat namelijk vasodilatatie, waardoor het lichaam een relatief vochttekort krijgt en de bloeddruk dus daalt. Hypotensie vereist doorgaans eerder medisch handelen dan hypertensie.1,2,4
Bloeddrukregulatie via RAAS
Het reguleren van de bloeddruk is een ingewikkeld proces met verschillende terugkoppelingssystemen, zoals het renine-angiotensine-aldosteronsysteem (RAAS). RAAS is een mechanisme dat een groot effect heeft op het cardiovasculaire systeem.
Medicijnen die het RAAS-systeem remmen, verlagen de bloeddruk, zoals ACE-remmers en angiotensine-II-remmers
Cellen in de nieren reageren op een verminderde bloedstroom door het enzym renine uit te scheiden in het bloed. Renine zet het plasma-eiwit angiotensinogeen, geproduceerd door de lever, om in zijn actieve vorm: angiotensine I. Angiotensine I circuleert in het bloed en wordt vervolgens omgezet in angiotensine II in de longen. Deze reactie wordt versneld door het angiotensine-converterend enzym (ACE).
Angiotensine II is een krachtige vasoconstrictor, die de bloeddruk enorm verhoogt. Het stimuleert ook de afgifte van antidiuretisch hormoon (ADH) en aldosteron; een hormoon geproduceerd door de bijnierschors. Aldosteron verhoogt de reabsorptie van natrium in het bloed door de nieren. Doordat water de weg van natrium volgt, verhoogt dit de reabsorptie van water. Dit verhoogt op zijn beurt het bloedvolume en verhoogt de bloeddruk.
Angiotensine II stimuleert ook het dorstcentrum in de hypothalamus, waardoor ADH vrijkomt, hierdoor zal er in de nieren meer reabsorptie van water plaatsvinden waardoor het bloedvolume en de bloeddruk weer zullen toenemen.
Medicatie die gebruikt wordt om het RAAS-systeem te remmen (dus de bloeddruk te verlagen): ACE-remmers, zoals enalapril, en selectieve angiotensine-II-remmers (ook wel angiotensine receptor blokkers (ARB) genoemd, zoals losartan. Ook aldosteronantagonisten verlagen de bloeddruk, zoals het diureticum spironolacton.
Hartfalen
Hartfalen ontstaat door een tekortschietende pompfunctie van het hart, waardoor het hart niet genoeg bloed kan rondpompen. Bij hartfalen kan het hart niet goed samentrekken (systolisch hartfalen, vaak als gevolg van een hartinfarct), of niet goed ontspannen, waardoor het zich onvoldoende kan vullen met bloed (diastolisch hartfalen, meestal als gevolg van langdurige hypertensie). Een combinatie van beide vormen komt ook voor. Mogelijke klachten zijn vermoeidheid, kortademigheid en oedemen. Daarnaast zijn er nog vele andere oorzaken mogelijk, zoals hartklepinsufficiëntie, langdurige overvulling, aortaklepstenose en tachycardie.4,5
Tijdens de masterclass Klinisch Redeneren (12 december, Nieuwegein) leer je klinische problemen te analyseren en te benoemen. Je maakt kennis met TIMEOUT en MOOS: methodes om klinisch redeneren onder de knie te krijgen en in de praktijk te brengen. Ook leer je het International Classification of Functioning, Disability and Health (ICF) model te gebruiken. Meer informatie: nursing.nl/congressen/klinischredenerenMasterclass Klinisch Redeneren
De therapie van hartfalen is afhankelijk van de oorzaak. Iedere patiënt met hartfalen krijgt adviezen ten aanzien van leefregels, zoals: stoppen met roken en overgewicht voorkomen of bestrijden. Patiënten die vocht vasthouden krijgen een zout- en vochtbeperkt dieet voorgeschreven.1,4,5
Medicijnen bij hartfalen
Mevrouw Mees in de casus gebruikt verschillende medicijnen.5
Enalapril (ACE-remmer)
Enalapril is een ACE-remmer, ofwel een ‘Angiotensine Converting Enzyme’-remmer. Deze remt het enzym dat angiotensine I omzet in angiotensine II. Het is bekend dat het RAAS-systeem een belangrijke rol speelt bij de ‘remodelling’ van de linkerkamer. Dit is een proces waarbij, bijvoorbeeld na een myocardinfarct, het nog functionerende deel van de kamer van vorm verandert en hypertrofisch wordt om, als een soort compensatie, de gestoorde functie van (een deel van) de hartspier op te vangen. Aangezien dit vaak te veel gebeurt en dit systeem zijn doel voorbij schiet, is het gebruik van een ACE-remmer van belang. Een ACE-remmer zorgt ook voor vasodilatatie. Hierdoor kan het hart gemakkelijker uitpompen.
 Nursing schreef eerder een artikel over medicatie bij hartfalen. Je leest het hier
Nursing schreef eerder een artikel over medicatie bij hartfalen. Je leest het hier
Furosemide (diureticum)
Een patiënt met oedemen krijgt diuretica voorgeschreven. Een diureticum verlicht de symptomen bij pulmonale en systemische veneuze stuwing.
Metoprolol (bètablokker)
Deze selectieve bètablokker blokkeert de beta-1-receptoren, die voornamelijk in het hart aanwezig zijn. Hierdoor wordt de hartspier minder gevoelig voor onder andere stimulatie door het sympathisch zenuwstelsel en catecholamines zoals adrenaline. Daarnaast neemt de hartfrequentie en de knijpkracht af, zodat het hart minder hard hoeft te werken en het op langere termijn dus minder snel zal falen. Over het algemeen geldt dat de hartfrequentie bij patiënten met hartfalen tussen de 60-70 slagen per minuut moet zijn om langetermijnschade van de hartspier te voorkomen.6
Vervolg casus
Ook al is mevrouw Mees bekend met hartfalen, het is van belang als eerste de hypotensie te behandelen. Want gezien de koorts en de pneumonie is het zeer waarschijnlijk dat de bloeddrukdaling het gevolg is van vasodilatatie door de infectie. Daarnaast is de verminderde urineproductie een uiting van te weinig bloeddoorstroming door de nieren. Wanneer de patiënte geen vocht krijgt, zal haar systolische bloeddruk onder de 90mmHg dalen en een septische shock ontstaan.
Het is belangrijk om bloeddrukverlagers en diuretica te staken om verdere bloeddrukdaling te voorkomen. Daarnaast zal het hart nu harder moeten werken om voldoende bloed rond te pompen. De contractiekracht en de hartfrequentie zullen toe moeten nemen. En dus moet de bètablokker eveneens gestaakt worden. Er is een risico op overvulling, aangezien mevrouw een slechte hartfunctie heeft en extra vocht toegediend krijgt. Ook kan zij in shock raken door haar pneumonie.
Het is dus belangrijk om meerdere malen per dag de bloeddruk, pols en urineproductie te monitoren. Constance kan hierdoor overzien of de situatie verbetert of verslechtert. De bloeddruk en urineproductie herstellen na extra vocht en het staken van de medicatie. Mevrouw knapt na enkele dagen op van haar pneumonie, heeft geen koorts meer, waardoor zij zich al een stuk beter voelt. Na een week gaat ze met ontslag. De antihypertensiva en diuretica worden daarna stapsgewijs weer hervat.
Vervolg casus
Ook al is mevrouw Mees bekend met hartfalen, het is van belang als eerste de hypotensie te behandelen. Want gezien de koorts en de pneumonie is het zeer waarschijnlijk dat de bloeddrukdaling het gevolg is van vasodilatatie door de infectie. Daarnaast is de verminderde urineproductie een uiting van te weinig bloeddoorstroming door de nieren. Wanneer de patiënte geen vocht krijgt, zal haar systolische bloeddruk onder de 90mmHg dalen en een septische shock ontstaan.
Het is belangrijk om bloeddrukverlagers en diuretica te staken om verdere bloeddrukdaling te voorkomen. Daarnaast zal het hart nu harder moeten werken om voldoende bloed rond te pompen. De contractiekracht en de hartfrequentie zullen toe moeten nemen. En dus moet de bètablokker eveneens gestaakt worden. Er is een risico op overvulling, aangezien mevrouw een slechte hartfunctie heeft en extra vocht toegediend krijgt. Ook kan zij in shock raken door haar pneumonie.
Het is dus belangrijk om meerdere malen per dag de bloeddruk, pols en urineproductie te monitoren. Constance kan hierdoor overzien of de situatie verbetert of verslechtert. De bloeddruk en urineproductie herstellen na extra vocht en het staken van de medicatie. Mevrouw knapt na enkele dagen op van haar pneumonie, heeft geen koorts meer, waardoor zij zich al een stuk beter voelt. Na een week gaat ze met ontslag. De antihypertensiva en diuretica worden daarna stapsgewijs weer hervat.
Met dank aan dr Jan Verbeke, anesthesist/intensivist in OLV Ziekenhuis Aalst.
Geraadpleegde literatuur
- Brink van den GTWJ, Lindsen FWM. Leerboek Intensive Care Verpleegkunde deel 1. Houten: Bohn Stafleu van Loghum; 2016. P454.
- OpenStax, Anatomy & Physiology. OpenStax CNX. Feb 26, 2016. http://cnx.org/contents/14fb4ad7-39a1-4eee-ab6e-3ef2482e3e22@8.24.
- Kumar C. Clinical Medicine. Amsterdam: Elsevier; 2017. P1437.
- Klöpping C, Cardiovasculaire ziektebeelden. De introductie. Houten: Bohn Stafleu van Loghum; 2010. p125.
- Farmacotherapeutisch kompas, beschikbaar via: www.farmacotherapeutischkompas.nl/bladeren/indicatieteksten/hartfalen__chronisch. Geraadpleegd in maart en april 2019.
- Ponikowski P, Voors AA, Anker SD, Bueno H, Cleland JGF, Coats AJS et al. ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure. Eur Heart J, 2016 Jul (2016): 2129-2200.
Toets je kennis
Zoek je verdieping in je vak, doe dan mee aan de Nursing Challenge: online kennistoetsen over twee vakinhoudelijke artikelen
Hoe het werkt
-
Iedere maand verschijnen in Nursing magazine en op Nursing.nl twee artikelen waaraan een kennistoets is verbonden: een artikel over een verpleegkundig onderwerp en een medicijnartikel
-
Met de eerste toets verdien je 2 accreditatiepunten en met de tweede 1. Per jaar kun je dus 33 accreditatiepunten verdienen (Nursing verschijnt 11 keer per jaar)
-
Alle toetsen staan online op www.nursing.nl/challenge
Win leuke prijzen!
-
Per maand wordt onder alle deelnemers een goodiebag verloot
-
Aan het eind van het jaar winnen de drie beste deelnemers mooie prijzen
-
De winnaars worden elke maand online bekendgemaakt
Voorbeeldvraag Bloedcirculatie
De controles van mevrouw Mees zijn: RR 90/55, P 105/min (reg), AH 24/min en temp 38,7. De arts vraagt aan de verpleegkundige hoe hoog de polsdruk is.
A 35
B 55
C 66,67
D 90
E 105
De toets bij dit artikel is niet meer beschikbaar. Eerder behaalde accreditatiepunten blijven gewoon geldig.