Kanker ontstaat door problemen in het immuunsysteem. Daarom wordt tegen steeds meer soorten kanker immuuntherapie ingezet. In dit artikel aandacht voor checkpoint inhibitors. Met de toets verdien je 2 accreditatiepunten.
In deze Challenge over immuuntherapie leer je:
1 wat immuuntherapie is
2 hoe het werkt
3 wat de bijwerkingen zijn
4 enkele verpleegkundige aandachtspunten bij immuuntherapie
De toets bij dit artikel is niet meer beschikbaar. Eerder behaalde accreditatiepunten blijven gewoon geldig.
tekst artikel: Janneke van der Stap, verpleegkundig specialist longoncologie, Anne van Lindert, longarts. Beiden werkzaam in het UMC Utrecht.
illustratie: IStock
toets: Anna-Marie Mollink
Casus
Arnold Vink* (39) is gediagnosticeerd met een cerebraal en hepatogeen gemetastaseerd melanoom. Er is gestart met een combinatiebehandeling van immuuntherapie: ipilimumab en nivolumab. Na drie giften presenteert hij zich op de spoedeisende hulp (SEH) vanwege buikpijn en waterdunne diarree tot acht keer per dag. Hij wordt opgenomen op de afdeling oncologie vanwege verdenking op een ernstige bijwerking van de behandeling, een colitis.
Arnold Vink* (39) is gediagnosticeerd met een cerebraal en hepatogeen gemetastaseerd melanoom. Er is gestart met een combinatiebehandeling van immuuntherapie: ipilimumab en nivolumab. Na drie giften presenteert hij zich op de spoedeisende hulp (SEH) vanwege buikpijn en waterdunne diarree tot acht keer per dag. Hij wordt opgenomen op de afdeling oncologie vanwege verdenking op een ernstige bijwerking van de behandeling, een colitis.
Immuuntherapie is een verzamelnaam voor behandelingen die in staat zijn de werking van het immuunsysteem te beïnvloeden. In dit artikel gaan we in op de behandeling met checkpoint inhibitors. Deze therapievorm is sinds 2014 beschikbaar voor patiënten met gemetastaseerd melanoom, maar inmiddels ook voor de behandeling van andere vormen van kanker zoals niet-kleincellig longcarcinoom en niercelcarcinoom. Het indicatiegebied wordt steeds verder uitgebreid. Grote kans dat je als verpleegkundige te maken krijgt met patiënten die een dergelijke behandeling (hebben) ondergaan.
De ontwikkeling van immuuntherapie
Immunologen en oncologen hebben lang gedroomd van een behandeling die het immuunsysteem kon activeren en daarmee de ontwikkeling van kanker zou kunnen beïnvloeden.1 Het concept dat het immuunsysteem tumorgroei kan herkennen en beheersen, is terug te voeren tot het jaar 1893. De Amerikaan William Coley gebruikte destijds levende bacteriën als een stimulans voor het immuunsysteem om kanker te behandelen.
Vanwege de matige werking bleef enthousiasme voor deze ontdekking echter uit. Destijds was er nog niet zoveel bekend over het vermogen van tumorcellen om zich te beschermen tegen het immuunsysteem. Doordat de kankercellen zich als het ware verbergen voor het immuunsysteem en niet herkend worden als ‘vreemd’ en ‘afwijkend’, kunnen deze cellen ongeremd doorgroeien.
In de afgelopen jaren is er veel meer duidelijk geworden over de manier(en) waarop tumorcellen het immuunsysteem kunnen ontwijken, waardoor er ook nieuwe manieren zijn gevonden om immuuncellen in staat te stellen de kankercellen op te ruimen.2
 Meer punten verdienen?
Meer punten verdienen?
Maak ook de andere Nursing Challenge toetsen, je vindt ze via de Challenge-pagina.
Doorbraak
In 2013 riep de wetenschap ‘immuuntherapie voor kanker’ uit tot dé doorbraak van het jaar.3 Deze doorbraak werd toegeschreven aan therapieën die invloed uitoefenen op zogenoemde ‘immuun checkpoints’, zoals cytotoxische T-lymfocytantigeen-4 (cytotoxic T-lymphocyte-associated protein 4, CTLA-4) en geprogrammeerde celsterfte-(ligand) 1 (programmed death-1, PD-(L)1) . We noemen dit ook wel checkpoint-inhibitors. Deze behandeling met monoclonale antilichamen – die zich richt op verschillende immuun checkpoints (zoals dus CTLA-4 en PD-(L)-1) – wordt verderop toegelicht.
Een nieuwe klacht is altijd een bijwerking van immuuntherapie, tot het tegendeel bewezen is
De inzet van deze behandeling liet verbluffende resultaten zien; zo nam dankzij het anti-CTLA-4 antilichaam ipilimumab de overleving van patiënten met een gemetastaseerd melanoom significant toe ten opzichte van de beperkte behandelmogelijkheden die er destijds waren voor deze patiënten.1,4 Niet lang daarna bleek immuuntherapie ook effectief in de behandeling van gemetastaseerd niet-kleincellig longcarcinoom.5
Sindsdien worden dergelijke behandelingen toegepast bij meerdere vormen van (voornamelijk uitgezaaide) kanker, zoals niercelcarcinoom, hoofd-halscarcinoom en urotheelcelcarcinoom. Hierdoor kan een deel van deze patiënten langdurig overleven, waar enkele jaren geleden de prognose nog zeer somber (korter dan 12 maanden) was. In de nabije toekomst zullen er registraties volgen voor vroegere stadia van kanker.
Activatie van het immuunsysteem
Het afweersysteem wordt actief op het moment dat het een lichaamsvreemd deeltje (antigeen) herkent. Een antigeen is een klein deel van bijvoorbeeld een bacteriecel of een kankercel, die door antigeen presenterende cellen (APC) aan lymfocyten wordt gepresenteerd. Voorbeelden van APC’s zijn dendritische cellen en macrofagen. Als een APC een antigeen presenteert aan een T-cel, kan deze vervolgens ontstekings-stimulerende stofjes aanmaken (cytokinen) en stuurt op die manier weer andere cellen aan, zoals macrofagen, natural-killer cellen (NK-cellen) en cytotoxische T-cellen.
Een NK-cel heeft granulen (een soort bolletjes) met toxische enzymen in zich en als hij deze loslaat, kunnen deze een schadelijke cel kapotmaken.
Cytotoxische T-cellen zetten de dood van een geïnfecteerde cel in gang. Deze cel kan door verschillende dingen zijn geïnfecteerd, bijvoorbeeld door een virus, maar er kan ook een fout in het DNA zitten, waardoor de cel ongeremd deelt. Dan is deze cel een kankercel geworden. De cytotoxische T-cellen moeten deze ‘foute’ lichaamseigen cellen dus opruimen.
Immuniteit tegen kanker
Voordat het immuunsysteem uit zichzelf actief wordt en effectief een tumorcel kan doden, moeten er stapsgewijs een aantal gebeurtenissen plaatsvinden. Als deze gebeurtenissen zich blijven herhalen, versterken ze uiteindelijk de immuunrespons. Dit proces wordt beschreven in figuur 1, waar de kankerimmuniteitscyclus is afgebeeld. Als deze gebeurtenissen ergens in de cyclus worden geremd of niet goed worden uitgevoerd, kan kanker ontstaan.
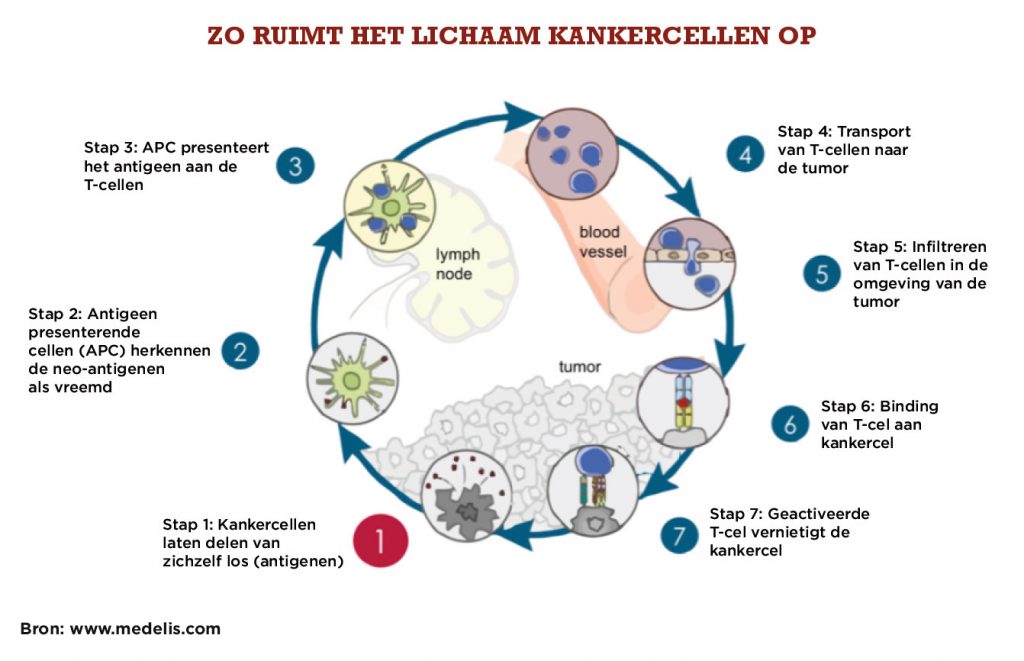 Een tumorcel is in de regel een zeer afwijkende cel; bij het kapotgaan ervan komen er antigenen vrij die vervolgens gepresenteerd worden aan het afweersysteem (stap 1). Een dergelijk antigeen is in staat om een reactie van het afweersysteem uit te lokken. Deze antigenen worden gevangen door dendritische cellen (stap 2). Dit activeert de dendritische cellen, die vervolgens de antigenen transporteren naar een lymfeklier. In de lymfeklier presenteert de dendritische cel de antigenen aan de T-cellen (stap 3). T-cellen zijn in staat om antigenen te herkennen en zijn hierin heel specifiek. In deze stap is dus de hoop dat een T-cel het antigeen van de tumor herkent als ‘afwijkend/vreemd’, alleen dan wordt er een anti-tumor-respons in gang gezet, waarbij T-cellen via de bloedbaan naar de tumor worden getransporteerd (stap 4).
Een tumorcel is in de regel een zeer afwijkende cel; bij het kapotgaan ervan komen er antigenen vrij die vervolgens gepresenteerd worden aan het afweersysteem (stap 1). Een dergelijk antigeen is in staat om een reactie van het afweersysteem uit te lokken. Deze antigenen worden gevangen door dendritische cellen (stap 2). Dit activeert de dendritische cellen, die vervolgens de antigenen transporteren naar een lymfeklier. In de lymfeklier presenteert de dendritische cel de antigenen aan de T-cellen (stap 3). T-cellen zijn in staat om antigenen te herkennen en zijn hierin heel specifiek. In deze stap is dus de hoop dat een T-cel het antigeen van de tumor herkent als ‘afwijkend/vreemd’, alleen dan wordt er een anti-tumor-respons in gang gezet, waarbij T-cellen via de bloedbaan naar de tumor worden getransporteerd (stap 4).
De geactiveerde T-cellen infiltreren in de tumor (stap 5), maken verbinding met de kankercellen (stap 6), en vernietigen deze (stap 7). Het doden van deze cellen zorgt ervoor dat er weer meer antigenen vrijkomen, waardoor het hele proces weer bij stap 1 begint: een adequate immuunrespons is dus afhankelijk van vele stappen en moet zich telkens blijven herhalen. Immuniteit tegen kankercellen heeft tijd nodig. Werking en bijwerkingen treden niet – zoals bij chemotherapie – na iedere gift op, maar soms pas na weken of maanden.6,7
Immuuntherapie
Zoals gezegd werkt de kankerimmuniteitcyclus niet optimaal als er kanker ontstaat. Hier kunnen verschillende oorzaken aan ten grondslag liggen: antigenen van de tumor worden bijvoorbeeld niet als vreemd herkend, waardoor er überhaupt geen immuunrespons op gang komt. Of de T-cellen kunnen niet infiltreren in de tumor. Of de receptoren op de celwand van de tumor zijn in staat om geactiveerde T-cellen te inactiveren7. Voor verschillende van deze ‘ontsnappingsmechanismen’ zijn therapieën ontwikkeld. In dit artikel gaan we vooral in op monoklonale antilichamen tegen de zogenaamde ‘immuun checkpoints’.
Monoclonale antilichamen tegen ‘immuun checkpoints’
Immuun checkpoints hebben een remmende rol. Deze checkpoints zorgen er bijvoorbeeld voor dat afweercellen niet per ongeluk organen aanvallen. Ze remmen dus gericht een immuunrespons. Voor een effectieve T-celfunctie heb je, naar analogie met een auto, een gaspedaal nodig (stimuleren via bijvoorbeeld cytokinen) maar zeker ook een rem (remming via immuun checkpoints). Alleen als je beide hebt, kom je veilig en snel van A naar B.
Bijwerkingen van immuuntherapie kunnen op ieder moment optreden en kunnen leiden tot inflammatie van ieder orgaan
Er is inmiddels duidelijk dat bij de ontwikkeling van kanker de checkpoints CTLA-4 en PD-1 in elk geval relevant zijn. Door deze specifieke remmen van het immuunsysteem af te halen komt er een effectieve immuunrespons op gang tegen kankercellen. Monoclonale antilichamen zijn eiwitten (antistoffen) die in een laboratorium worden ontwikkeld. Zij worden zo gemaakt dat ze checkpoints aan de buitenkant van kankercellen kunnen herkennen en zich hieraan kunnen binden. Sommige monoklonale antilichamen zijn gemaakt om kankercellen (weer) herkenbaar te maken voor het afweersysteem. Ze kunnen zich zowel richten tegen CTLA-4 (ipilimumab, tremelimumab) als tegen PD-1 (pembrolizumab, nivolumab) en PD-L1 (atezolizumab), durvalumab). Het remmen van CTLA-4 gebeurt in stap 3 van de kankerimmuuncyclus, het remmen van PD-(L)1 in stap 7.
Afhankelijk van de soort kanker kan er één middel worden gegeven (monotherapie), of een combinatie van middelen. Bij een gemetastaseerd melanoom kan monotherapie gegeven worden, of een combinatiebehandeling met ipilimumab en nivolumab. Bij niet-kleincellig longcarcinoom kan pembrolizumab sinds kort gecombineerd worden met chemotherapie (cisplatin of carboplatin in combinatie met pemetrexed). Het is voor te stellen dat een combinatie van behandelingen effectiever kan zijn dan het toedienen van één middel: door een combinatie wordt geprobeerd op verschillende manieren de ‘falende’ kankerimmuniteitcyclus te beïnvloeden. Kanker moet dan extra slim zijn om een anti-tumorrespons tegen te houden. Er zijn veel studies gaande bij verschillende soorten kanker met verschillende soorten combinatiebehandelingen. Naar verwachting zullen de resultaten daarvan de behandeling van kanker verder veranderen.6
Immuuntherapie in de praktijk
De eerder genoemde middelen worden alle via een infuus gegeven, met een inlooptijd van maximaal 1 uur. Afhankelijk van het middel is de toediening momenteel om de 2 of 3 weken. De toedieningsfrequentie zal mogelijk in de toekomst gaan veranderen, we leren immers steeds meer over de werking van deze middelen.
Werking en bijwerkingen van immuuntherapie kunnen nog tot maanden na de behandeling optreden of aanhouden
Bijwerkingen immuuntherapie
Als T-cellen worden geactiveerd door de monoclonale antilichamen, wordt de rem van het immuunsysteem afgehaald. Als het immuunsysteem hierdoor overactief wordt, kunnen bijwerkingen op ieder orgaan voorkomen. Dit komt doordat de geactiveerde T-cellen overal in het lichaam komen: van darmen tot longen, van hersenen tot ogen, van schildklier tot huid. Overal kunnen deze lymfocyten een ontstekingsreactie geven, met specifieke klachten ten gevolg. Zo zal een ontsteking van de darmen leiden tot diarree door een immuungemedieerde colitis, een ontsteking van de longen tot kortademigheid en/of hoesten door een pneumonitis. Ontsteking van de hersenvliezen (encephalitis) geeft klachten van hoofdpijn, in geval van een ontsteking van de ogen (uveitis) klaagt de patiënt over pijn en wazig zicht.10,11
Onderstaande klachten zijn altijd een reden voor verder onderzoek. Onthoud: een nieuwe klacht is altijd een bijwerking van immuuntherapie, tot het tegendeel bewezen is!Alarmsymptomen10
– Waterdunne diarree >4x per dag, buikpijn, bloed en slijm bij de ontlasting
– (Toenemende) kortademigheid, aanhoudende (droge) hoestklachten, lage saturatie, thoracale pijnklachten
– Extreme vermoeidheid, hypotensie, droge mond, veel dorst, polyurie
– Hoofdpijn, duizeligheid, visusklachten
Bijwerkingen van immuuntherapie kunnen op ieder moment optreden. Over het algemeen ontstaan ze relatief vroeg, meestal in de eerste weken tot drie maanden na start van de behandeling. Bijwerkingen kunnen echter ook tot maanden na het stoppen van een behandeling optreden. De meest voorkomende zijn vermoeidheid, huiduitslag, diarree en hypothyreoïdie. Maar ook ontsteking van de longen, darmen, lever en nieren, komt met enige regelmaat voor. Deze bijwerkingen zijn in de regel effectief te behandelen met steroïden (prednison). Bij zeer ernstige bijwerkingen (zoals pneumonitis, colitis, hepatitis, en nefritis) die niet voldoende reageren op steroïden worden ook andere immunosuppressiva ingezet.
De meest voorkomende bijwerkingen van immuuntherapie zijn vermoeidheid, huiduitslag, diarree en hypothyreoïdie
In geval van ernstige bijwerkingen is het van belang de behandeling (tijdelijk) te stoppen.6,10 Met name hormonale bijwerkingen (bijvoorbeeld een hypofysitis of hypothyreoïdie) zijn doorgaans niet meer te herstellen. Vele andere bijwerkingen kunnen behandeld worden en hebben een kans op volledig herstel na een langdurige behandeling (weken tot maanden) met hoge doseringen steroïden.
Van de patiënten met ipilimumab heeft 25% last van ernstige bijwerkingen zoals onder meer hierboven genoemd. Bij PD-(L)1 remmers geldt dat voor 15% van de patiënten. Bij combinatiebehandelingen (zowel ipilimumab met nivolumab als pembrolizumab met chemotherapie) loopt dit percentage op tot ongeveer 55%.11
Casus
Bij de heer Vink wordt een colonscopie verricht. De afgenomen biopten bevestigen een immuungemedieerde colitis: een darmontsteking die is veroorzaakt door een ontregeld immuunsysteem. Vanwege de ernst van de klachten wordt gestart met prednison (2 mg/kg lichaamsgewicht per dag). Binnen enkele dagen is zijn ontlasting weer normaal. Hij kan vlot worden ontslagen. De immuuntherapie kan door deze ernstige bijwerkingen niet meer worden hervat. Gelukkig blijkt op de polikliniek dat de behandeling wel aangeslagen is.
*Dit is een gefingeerde naam.
Met dank aan dr. Ingel Demedts, thoracaal oncoloog in AZ Delta te Roeselare.
Literatuurlijst
- Mellman I, Coukos G, Dranoff G. Cancer immunotherapy comes of age. Nature, 2011 Dec 21; 480: 480-489.
- Yang Y. Cancer immunotherapy: harnessing the immune system to battle cancer. J Clin Invest, 2015 Sept 1; 125(9): 3335-3337.
- Couzin-Frankel J, Breakthrough of the year 2013. Cancer immunotherapy. Science, 2013 Dec 20: 342: 1432-3.
- Hodi FS, O’Day SJ, McDermott DF, et al. Improved survival with ipilimumab in patients with metastatic melanoma. N Engl J Med 2010, Aug 19; 363: 711-723.
- Hossein Borghaei DO et al. Nivolumab versus Docetaxel in advanced nonsquamous non-small cell lung cancer. N Engl J Med 2015, Oct 22; 373: 1627-1639.
- Rijkers GT, Kroese FGM, Kallenberg CGM, et al. Leerboek immunologie. Houten: Bohn Stafleu van Loghum; 2016: 493.
- Chen DS, Mellman I. Oncology meets immunology: The Cancer-Immunity Cycle. Cell, 2013 Jul 25; 39: 1-10.
- Buchbinder E, Hodi FS. Cytotoxic T-lymphocyte antigen-4 and immune checkpoint blockade. J Clin Invest, 2015 Sept 1; 125(9): 3377-3383.
- Chen L, Xue H. Anti-PD-1/PD-L1 therapy of human cancer: past, present and future. J Clin Invest, 2015 1; 125(9):3384-3391.
- Haanen J, Carbonnel F, Robert C, et al. Management of Toxicities from Immunotherapy: ESMO Clinical Practice Guidelines. Ann Oncol, 2017: 28 (suppl 4); 119–142.
- Linardou H, Gogas H. Toxicity management of immunotherapy for patients with metastatic melanoma. Ann Transl Med, 2016 Jul 4: 14; 272.
Verpleegkundige aandachtspunten
– Bijwerkingen kunnen zich heel divers presenteren. Het is altijd van belang hierop alert te zijn: nieuwe klachten kunnen een bijwerking zijn, tot het tegendeel bewezen is. Ernstige bijwerkingen zoals een pneumonitis of hypofysitis kunnen fataal aflopen.
– Ook vage klachten als duizeligheid, spierpijn of extreme vermoeidheid kunnen een uiting zijn van zeer ernstige toxiciteit!
– Zorg dat het voor de patiënt duidelijk is hoe en wanneer hij contact moet opnemen met het ziekenhuis.
– Bij ernstige bijwerkingen kan de behandeling niet worden voortgezet. Patiënten kunnen hierdoor erg onzeker worden over de toekomst. Het is belangrijk hier aandacht voor te hebben.
– Ernstige bijwerkingen worden behandeld met wekenlang hoge doseringen steroïden. Wees je bewust van mogelijke bijwerkingen hiervan, zoals een verlaagde afweer, vatbaarder zijn voor infecties, ontwikkelen van hyperglykemie, (forse) gewichtstoename en osteoporose.
T-cellen
T-cellen, of T-lymfocyten, zijn afweercellen. Deze cellen zijn een onderdeel van onze specifieke afweer. Dit houdt in dat iedere T-cel kan reageren op een specifiek antigeen dat wordt aangeboden door een antigeen-presenterende cel (APC). Er zijn vier hoofdgroepen T-cellen: T-helpercellen, cytotoxische T-cellen, T-remmercellen en T-geheugencellen.
De stamcellen van alle bloedcellen, dus ook van de T-cellen, bevinden zich in het beenmerg. De uitrijping vindt echter plaats in de thymus (de zwezerik). Vandaar de naam ‘T’-cel. Tijdens het verblijf in de thymus worden de nog onrijpe T-cellen als het ware opgeleid in het maken van verschil tussen lichaamseigen en lichaamsvreemd. De meerderheid van de T-cellen in opleiding zakt voor het examen en wordt vernietigd. Een minderheid mag de thymus verlaten en gaat functies vervullen als afweercel in het lichaam.
Toets je kennis
Zoek je verdieping in je vak, doe dan mee aan de Nursing Challenge: online kennistoetsen over twee vakinhoudelijke artikelen
Hoe het werkt
-
Iedere maand verschijnen in Nursing magazine en op Nursing.nl twee artikelen waaraan een kennistoets is verbonden: een artikel over een verpleegkundig onderwerp en een medicijnartikel
-
Met de eerste toets verdien je 2 accreditatiepunten en met de tweede 1. Per jaar kun je dus 33 accreditatiepunten verdienen (Nursing verschijnt 11 keer per jaar)
-
Alle toetsen staan online op www.nursing.nl/challenge
Win leuke prijzen!
-
Per maand wordt onder alle deelnemers een goodiebag verloot
-
Aan het eind van het jaar winnen de drie beste deelnemers mooie prijzen
-
De winnaars worden elke maand online bekendgemaakt
Voorbeeldvraag Immuuntherapie
Als een patiënt met immuuntherapie met nieuwe klachten komt, moet je extra alert zijn. Immuuntherapie geeft vaak één algemene
bijwerking die zich bij meerdere organen kan uiten.
A Pijn
B Roodheid
C Ontsteking
D Uitslag
E Hormonale bijwerking
De toets bij dit artikel is niet meer beschikbaar. Eerder behaalde accreditatiepunten blijven gewoon geldig.