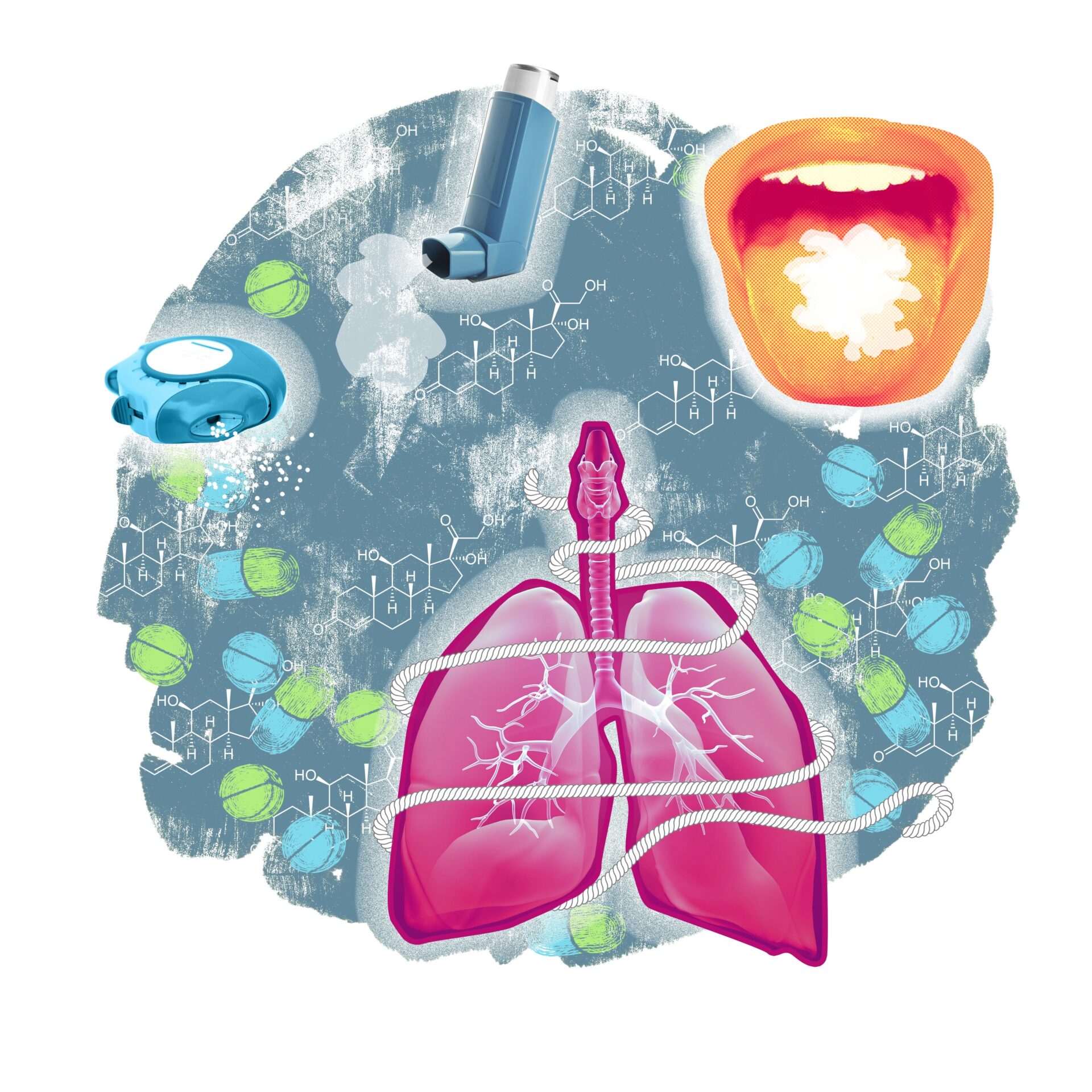
Corticosteroïden voor gebruik via inhalatie worden ook wel inhalatiecorticosteroïden (ICS) genoemd. ICS worden vooral gebruikt bij astma en COPD. De toets bij dit artikel levert 1 accreditatiepunt op.
In deze Challenge over inhalatiecorticosteroïden leer je:
1 wanneer inhalatiecorticosteroïden worden gebruikt
2 wat de belangrijkste bijwerkingen zijn
3 welke toedieningsvormen er zijn voor inhalatiecorticosteroïden
De toets bij dit artikel is niet meer beschikbaar. Eerder behaalde accreditatiepunten blijven gewoon geldig.
illustratie: Bernet Ragetli
toets: Anna-Marie Mollink
1 Om welke middelen gaat het?
Corticosteroïden die kunnen worden geïnhaleerd zijn beclometason (Qvar®, Beclophar®, Foster), budesonide (Pulmicort®, DuoResp®, Symbicort®, Miflonide®), ciclesonide (Alvesco®; niet in België) en fluticason (Flixotide®, Seretide®, Airflusal®). Sommige inhalatoren bevatten zowel ICS als een luchtwegverwijder.
ICS worden vooral gebruikt bij astma en COPD. Soms worden ze ook toegepast bij recidiverend of persisterend hoesten of piepen bij jonge kinderen. Er is geen verschil in de werkzaamheid van de verschillende inhalatiecorticosteroïden.1
2 Hoe werken ICS?
ICS verminderen de gevoeligheid van de longen voor ontstekings- en bronchusvernauwende prikkels.1 Daardoor verbetert de longfunctie en verminderen de ontstekingssymptomen, het aantal exacerbaties, de bronchiale hyperreactiviteit en de inspanningsgebonden bronchusobstructie.6 ICS verbeteren dus de conditie van de longen, ze kunnen niet worden gebruikt om een aanval van benauwdheid op te heffen.1
Na starten met ICS neemt de benauwdheid binnen een tot twee weken af. Soms kan het langer duren, maar na vier weken zou de patiënt effect moeten merken. Het effect is optimaal na een paar maanden gebruik. Daarvoor is het wel belangrijk dat de patiënt het middel consequent elke dag gebruikt.5,6
3 Wanneer worden ICS voorgeschreven?
Bij astma worden inhalatiecorticosteroïden vrijwel altijd toegepast als onderhoudsbehandeling. Inhalatiecorticosteroïden verbeteren de longfunctie en de kwaliteit van leven en verminderen het aantal exacerbaties, de inspanningsgebonden bronchusobstructie en het gebruik van noodmedicatie (reliever medication).1
Bij patiënten met astma is het behandeldoel het bereiken van een goede astmacontrole: maximaal twee keer per week symptomen overdag en geen symptomen ’s nachts, geen beperkingen in activiteiten, maximaal twee keer per week gebruik van noodmedicatie en een normale longfunctie. Wanneer patiënten ten minste drie keer per week klachten hebben, of ten minste drie keer per week een kortwerkende luchtwegverwijder gebruiken, zal de arts ICS toevoegen.1-3 Bij kinderen vanaf zes jaar wordt met ICS gestart bij ten minste drie keer per week symptomen overdag, symptomen ’s nachts, beperkingen in activiteiten, ten minste drie keer per week gebruik van noodmedicatie en/of een afwijkende longfunctie.3
Als iemand ook een luchtwegverwijder gebruikt, dan moet hij deze eerst inhaleren en daarna de ICS
Aan patiënten met COPD, die ten minste jaarlijks twee exacerbaties hebben waarvoor een stootkuur prednison nodig is, kan de arts gedurende een jaar ICS voorschrijven. Als het aantal exacerbaties na een jaar niet is afgenomen, worden ICS gestaakt. Dit gebeurt ook als de patiënt gedurende twee jaar geen exacerbaties meer heeft gehad. ICS geven namelijk een hoger risico op een longontsteking.1,2
 4 Wat is de dosering van ICS?
4 Wat is de dosering van ICS?
Het is niet precies bekend bij welke dosering het effect van ICS optimaal is en waarbij verdere dosisverhoging niet zinvol is. Het maximale effect wordt waarschijnlijk bereikt bij 400 µg tot 1600 µg beclometason of budesonide per dag, 500 µg fluticason en 640 µg ciclesonide.1 Beclometason extra fijn (Qvar) heeft een betere longdepositie, waardoor het lager gedoseerd kan worden dan de gewone aerosol.3 Als iemand ook een luchtwegverwijder gebruikt, dan moet hij deze eerst inhaleren en daarna de ICS.5
5 Welke toedieningsvormen zijn er?
Voor het inhaleren van ICS zijn verschillende inhalatoren beschikbaar: een dosisaerosol, poederinhalator en vernevelaar. Welk type inhalator het meest geschikt is hangt onder andere af van de hand-longcoördinatie en de inademingskracht. Als iemand verschillende inhalatiemiddelen gebruikt, dan wordt liefst hetzelfde type inhalator gebruikt.1
Een dosisaerosol zonder voorzetkamer heeft als nadeel dat het lastig is om tegelijk de aerosol in te drukken en in te ademen. De longdepositie is daardoor niet optimaal. Deze aerosolen worden daarom vrijwel altijd met een voorzetkamer gebruikt. Bij een ademgestuurde aerosol komt de dosis automatisch vrij als de patiënt inademt. Deze aerosolen kunnen zonder voorzetkamer worden gebruikt.1
Poederinhalatoren zijn minder geschikt voor mensen die niet krachtig kunnen inhaleren
Bij een poederinhalator bestaat het coördinatieprobleem tussen indrukken en inademen niet. Maar voor het inhaleren moet de patiënt voldoende inademingskracht hebben. Poederinhalatoren zijn dus minder geschikt voor mensen die niet krachtig kunnen inhaleren, zoals jonge kinderen, ouderen en zeer kortademige patiënten. De hoeveelheid inademingskracht die nodig is, varieert per type inhalator.1
6 Wanneer mogen ICS niet worden gebruikt?
ICS mogen niet worden gebruikt bij overgevoeligheid voor het betreffende middel. ICS kunnen de symptomen van tuberculose maskeren, waardoor de infectie weer actief kan worden. De arts zal daarom extra alert zijn. Omdat ICS een schimmelinfectie in de mond-keelholte kunnen veroorzaken, zal de arts ook extra alert zijn bij longaandoeningen zoals bronchiëctasie (zeldzame longziekte) en pneumoconiose (stoflong).1
7 Wat zijn de mogelijke bijwerkingen van ICS?
De meest voorkomende bijwerkingen van ICS zijn een schimmelinfectie in de mond of keel en heesheid. Een schimmelinfectie is te herkennen aan een witte aanslag in de mond. Heesheid komt minder vaak voor bij een aerosol met voorzetkamer dan bij poederinhalatoren. Het kan helpen om de dosering tijdelijk te verlagen. Andere bijwerkingen in de mond-keelholte zijn hoest, een droge mond en verandering van smaak.1,5
Ongeveer 10-20% van een geïnhaleerde dosis komt in de longen terecht, de rest blijft in de mond-keelholte achter en wordt doorgeslikt
Ongeveer 10-20% van een geïnhaleerde dosis komt in de longen terecht. De rest blijft in de mond-keelholte achter en wordt doorgeslikt. Het ICS wordt vervolgens vanuit het maag-darmkanaal in het lichaam opgenomen en kan systemische bijwerkingen veroorzaken.1
Bij langdurig gebruik kunnen ICS de werking van de bijnierschors onderdrukken en de hoeveelheid cortisol en geslachtshormonen verminderen. ICS kunnen de groei bij kinderen remmen, de botdichtheid doen afnemen, het gewicht doen stijgen en bijwerkingen veroorzaken als het syndroom van Cushing, psychose, stemmingsstoornissen, hypokaliëmie, hyperglykemie, huidatrofie, blauwe plekken en glaucoom en cataract.
 Meer punten verdienen?
Meer punten verdienen?
Maak ook de andere Nursing Challenge toetsen, je vindt ze via de Challenge-pagina.
Bij volwassenen wordt bij start met ICS oogheelkundig onderzoek aangeraden.1 De symptomen van glaucoom zijn wazig zien, minder zien, een rood of opgezwollen oog of hevige pijn aan oog of gezicht. Neem bij deze klachten direct contact op met de arts.5 ICS kunnen de lengtegroei bij kinderen in het eerste jaar van gebruik met ongeveer 1,5 cm vertragen, maar de eindlengte blijft gelijk. Bij kinderen zijn ook haaruitval, hirsutisme, hypertrichose en afwijkingen aan de tanden gemeld.1
ICS kunnen overgevoeligheidsreacties veroorzaken. Dit is te merken aan galbulten of benauwdheid. In zeldzame gevallen leiden ICS tot gezwollen oogleden, lippen of gezicht: angio-oedeem. Waarschuw dan direct een arts. Als iemand overgevoelig is voor ICS, geef dit dan door aan de apotheker, zodat deze de overgevoeligheid kan vastleggen om te voorkomen dat het middel nogmaals wordt voorgeschreven.
Om bijwerkingen te voorkomen, moet de patiënt na het inhaleren van ICS de mond spoelen met een slok water en deze vervolgens uitspugen. Met een volgende slok water moet de patiënt gorgelen en dit water doorslikken. Het middel kan ook voor het tandenpoetsen of voor het eten worden geïnhaleerd.1,4,5
8 Welke interacties hebben inhalatiecorticosteroïden met andere geneesmiddelen?
Beclometason heeft geen interacties met andere geneesmiddelen. Voor budesonide, fluticason en ciclesonide (niet verkrijgbaar in België) geldt dat de antibiotica claritromycine en erytromycine, de antischimmelmiddelen itraconazol, ketoconazol en voriconazol, en cobicistat, darunavir, ritonavir en tipranavir de hoeveelheid van het inhalatiecorticosteroïd in het bloed kunnen doen stijgen. Daardoor kan de patiënt eerder last krijgen van bijwerkingen. Overleg met apotheker of arts of de patiënt deze combinatie kan gebruiken.
Dit artikel is op feitelijke onjuistheden gecheckt door apothekers Anneleen Robberechts en Joke Opsommer van de Koninklijke Apothekersvereniging van Antwerpen, en apotheker Annemieke Horikx van de Koninklijke Nederlandse Maatschappij ter bevordering der Pharmacie (KNMP).
Nursing maakt gebruik van de informatie van de Kennisbank KNMP. Deze bevat de meest recente medicatie-informatie. Soms komt het advies van de Kennisbank niet overeen met het advies van het Farmacotherapeutisch Kompas (FK). Het FK neemt vooral bijsluiterteksten over, en die worden niet meteen aangepast.
Geraadpleegde literatuur
1 https://kennisbank.knmp.nl/, geraadpleegd december 2018.
2 NHG-standaard Astma bij volwassenen, via www.nhg.org/standaarden/volledig/nhg-standaard-astma-bij-volwassenen, geraadpleegd december 2018.
3 NHG-standaard Astma bij kinderen, via www.nhg.org/standaarden/volledig/nhg-standaard-astma-bij-kinderen, geraadpleegd december 2018.
4 NHG-standaard COPD, www.nhg.org/standaarden/volledig/nhg-standaard-copd, geraadpleegd december 2018.
5 www.apotheek.nl, geraadpleegd december 2018.
6 Farmacotherapeutisch Kompas, via www.farmacotherapeutischkompas.nl, geraadpleegd december 2018.
Inhalatoren
Op www.inhalatorgebruik.nl en apotheek.nl (zoek op medicijn) zijn instructievideo’s en gebruiksaanwijzingen te vinden van alle beschikbare inhalatoren. In België staan filmpjes op www.bvpv-sbip.be/publicaties/inhalatiefilmpjes/.
Dag van de Medicatieveiligheid
Herken jij onveilige situaties en risico’s? Wat zijn de medicatieveiligheidsrisico’s bij specifieke patiëntgroepen zoals ouderen, medicijnverslaafden of pijnpatiënten en is je kennis van verpleegkundig rekenen op peil? Ontdek dit en spijker je kennis bij op de Dag van de Medicatieveiligheid op dinsdag 19 maart 2019 in Ede.
Toets je kennis
Zoek je verdieping in je vak, doe dan mee aan de Nursing Challenge: online kennistoetsen over twee vakinhoudelijke artikelen
Hoe het werkt
-
Iedere maand verschijnen in Nursing magazine en op Nursing.nl twee artikelen waaraan een kennistoets is verbonden: een artikel over een verpleegkundig onderwerp en een medicijnartikel
-
Met de eerste toets verdien je 2 accreditatiepunten en met de tweede 1. Per jaar kun je dus 33 accreditatiepunten verdienen (Nursing verschijnt 11 keer per jaar)
-
Alle toetsen staan online op www.nursing.nl/challenge
Win leuke prijzen!
-
Per maand wordt onder alle deelnemers een goodiebag verloot
-
Aan het eind van het jaar winnen de drie beste deelnemers mooie prijzen
-
De winnaars worden elke maand online bekendgemaakt
Voorbeeldvraag inhalatiecorticosteroïden
Inhalatiecorticosteroïden mogen niet gebruikt worden bij overgevoeligheid voor het betreffende middel. Daarnaast kennen ICS ook bijwerkingen. Wat zijn de bekendste?
A Verandering van smaak
De toets bij dit artikel is niet meer beschikbaar. Eerder behaalde accreditatiepunten blijven gewoon geldig.